非感染性疾患(NCDs)とは、ウイルスや細菌に感染することなく発症・進行する病気の総称であり、がん、心疾患、糖尿病、慢性呼吸器疾患(COPD)などが該当します。現在、世界の年間死亡者数の約7割が非感染性疾患(NCDs)に関連しており、日本でも高齢化の進行とともに深刻な問題となっています。
メリットとしては、予防可能な要素が多く、早期発見・生活習慣の改善によって健康寿命を延ばすことができる点です。一方で、デメリットは自覚症状が出にくく、知らず知らずのうちに重症化するリスクが高いこと。
また、喫煙・食生活・運動不足など、個人の行動変容が求められるため対策の難易度が高い点も課題です。本記事では、非感染性疾患(NCDs)の基本情報や種類、原因、死亡率、WHOの取り組みなどを総合的に解説していきます。
非感染性疾患(NCDs)とは?

非感染性疾患(NCDs)とは、ウイルスや細菌による感染を伴わずに発症する慢性疾患の総称です。主にがん、心疾患、糖尿病、慢性呼吸器疾患(COPDなど)が含まれ、世界の死因の約7割を占める深刻な健康課題とされています。
NCDsの発症には、喫煙・過度の飲酒・運動不足・不健康な食生活といった生活習慣が大きく関与します。また、社会的環境や遺伝要因も影響しており、予防には個人の行動変容と社会的支援の両面からの取り組みが大切です。
国連の「持続可能な開発目標(SDGs)」でも、NCDsの早期死亡を2030年までに3分の1削減することが掲げられており、これは単なる健康問題にとどまらず、経済や社会保障の持続可能性にも直結する課題と位置づけられています。
参考:SDGs(エス・ディー・ジーズ)とは? 17の目標ごとの説明、事実と数字 | 国連広報センター
非感染性疾患(NCDs)と生活習慣病との違い
| 項目 | 非感染性疾患(NCDs) | 生活習慣病 |
|---|---|---|
| 定義 | 感染以外の原因で慢性的に進行する疾患の総称。 | 生活習慣の乱れが主な原因で発症する疾患群。 |
| 主な原因 | 遺伝、環境要因、生活習慣、職業、社会的ストレスなど多因子。 | 食事、運動、喫煙、飲酒など、日々の生活習慣の乱れ。 |
| 含まれる疾患の例 | がん、心疾患、糖尿病、慢性呼吸器疾患、先天性心疾患、職業性肺疾患など。 | 糖尿病、高血圧、脂質異常症、メタボリックシンドロームなど。 |
| 疾患の範囲 | 非感染性疾患全般を含む広範な概念。 | NCDsの中でも生活習慣との関係が強い一部の疾患に限定。 |
| 国際的な用語の扱い | WHOなどが政策対象とする公式用語。多角的な対策が求められる。 | 日本国内で主に使われる用語。予防・指導が生活改善に偏りがち。 |
| 対策アプローチ | 医療、社会保障、環境整備、教育政策など広範囲の介入が必要。 | 健康教育や個人の生活改善指導が中心。 |
日本では、非感染性疾患(NCDs)と「生活習慣病」という言葉が同義のように使われることがありますが、実際にはこの2つは完全に一致しません。
生活習慣病とは、主に食事、運動、喫煙、飲酒など日々の生活習慣の乱れが原因となる病気を指し、糖尿病・高血圧・脂質異常症などがその代表です。
一方、NCDsは生活習慣に限らず、遺伝的素因、環境要因、社会的ストレス、職業的影響なども含めた広範な疾患概念です。たとえば、先天性の心疾患や職業病由来の肺疾患もNCDsに含まれますが、生活習慣病には含まれません。
このように、生活習慣病はNCDsの一部であるが、NCDsは生活習慣病よりも範囲が広いというのが正しい理解です。
WHOも生活習慣病(Lifestyle-related diseases)とは異なる用語としてNCDsを定義しており、世界的な保健政策では、より包括的かつ多角的なアプローチが必要とされています。
日本では「生活習慣を改善すればNCDsは防げる」などの単純なメッセージが広がりがちですが、社会的・制度的な要因も含めて対策を行う必要があることが、国際的な共通認識となっています。
非感染性疾患(NCDs)の種類一覧
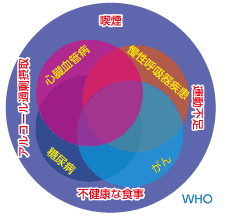
非感染性疾患(NCDs)には、感染を原因とせず慢性的に進行する病気が含まれます。特に世界保健機関(WHO)が重点的に対策を求めている「4大NCDs」は、がん・心血管疾患・慢性呼吸器疾患・糖尿病です。これらは、いずれも死亡や障害につながる可能性が高く、長期的な医療介入や生活習慣の改善が必要とされます。
がん
がんは、日本人の死因の第1位を占める重大な非感染性疾患であり、喫煙や食生活、運動不足などの生活習慣と強く関連しています。がん家系といわれるように遺伝する場合もあるとされています。
がんは異常な細胞増殖による疾患であり、日本人の死因の第1位でもあります。部位により肺がん・大腸がん・乳がんなどがありますがいずれも転移したり死に至る病でもあります。治療に長期介入が必要な点もがんの辛い点です。
心血管疾患
心血管疾患は、心臓や血管に関わる病気の総称です。代表的なものに心筋梗塞や脳卒中があります。
脳卒中や心筋梗塞などが含まれ、突然死のリスクもあることから、日頃の血圧管理や食塩摂取量の調整が欠かせません。脂質異常やストレスによって引き起こされる場合もあるため、日ごろから注意していく必要があります。
心血管疾患は一度発症してしまうと、後遺症(麻痺や失語)、再発リスクもあるため注意が必要です。
慢性呼吸器疾患
慢性呼吸器疾患は、肺や気道の慢性的疾患です。代表格であるCOPD(慢性閉塞性肺疾患)や、気管支喘息などが含まれています。
特にCOPDは進行性で、完治が難しい病気でもあるため、空気が綺麗な場所での療養も効果が期待できます。長年の喫煙が主な原因で、発症すると呼吸困難が慢性化します。高齢者に多く、進行を完全に止める治療法は確立されていません。
治療法としては対処療法しかなく、呼吸困難、酸素吸入を行います。入退院の繰り返しになってしまう場合も少なくありません。
糖尿病
糖尿病は、血糖値が慢性的に高い状態で1型と2型があります。日本では生活習慣が原因となる2型が多数を占めています。
2型が多いことから肥満や運動不足が原因と言われがちですが、遺伝で発症してしまう場合もあります。
他にも糖尿病は合併症が深刻です。インスリンの作用不足により、血糖値が上昇する病気で、長期にわたると腎症・網膜症・神経障害などの合併症を引き起こします。
高血圧
高血圧は、血圧が慢性的に高い状態の病気で、症状が出にくいため「サイレントキラー」とも呼ばれる疾患です。心疾患や脳卒中の引き金となるため、早めに気づくことが重要です。
そのためには日ごろから血圧計を準備して、血圧を測る習慣をつけておくことが大切になってきます。普段がどのくらいなのかを知っていれば、急に血圧が上がってしまった時にすぐに気づいて病院にもいけます。
塩分過多や肥満、遺伝によって引き起こされる疾患でもあるので、日ごろの食事にも気を配っておくと安心です。
脂質異常症
脂質異常症は、血中の脂質バランスが崩れる病気で、LDL(悪玉)コレステロール高値やHDL(善玉)コレステロール低値が問題となります。
食生活や運動不足はもちろん、遺伝する場合もあるので家族や親せきに脂質異常症の人がいる場合は、特に食生活には気を付けておくことをおすすめします。
脂質異常症は、ある日突然起こってしまう動脈硬化や心筋梗塞の原因にもなるので注意が必要です。
骨粗鬆症
骨粗鬆症は、骨密度が低下してしまうことにより、骨折しやすくなる病気です。高齢女性に多く、ひどい場合は寝たきりの原因にもなってしまう病気です。
骨がもろくなってしまうため、骨折しやすくなる点にも注意が必要です。主な原因としては、加齢やカルシウム不足、女性ホルモンの減少などが挙げられます。早いうちから薬を飲むなどの対処法もあるので、気になる場合は主治医に早めに相談してみましょう。
認知症
認知症は脳の神経細胞が破壊され、記憶や判断力が低下する疾患で、日本の65歳以上の約8人に1人が、認知症を患っています。アルツハイマー型が代表ですが、他にも血管性認知症やレビー小体型認知症もあります。
認知症が進むと今までできていたことが一気にできなくなるため、自立した生活も遅れなくなってしまいます。
加齢や生活習慣、脳血管障害が原因になりがちなので、手先を使う作業をしたり早い段階で異変に気付いて食い止めるための薬を飲むことが大切です。
うつ病
うつ病は気分障害の一種で、抑うつ気分や意欲低下が長期間続く精神疾患です。精神的ストレスと生理的要因が重なることが多く、完治が難しい病気の一つでもあります。
強いストレスや孤独、ホルモン異常が原因で引き起こされる病気ですが、世間からは甘えといわれたり周囲の理解がない場合も多く、より一層うつ傾向が強まってしまう場合も多く、最悪の場合は自殺してしまう可能性もあるので、注意が必要です。
NCDsの対策では、「病名ごとの対処」だけでなく、「複数の疾患を同時に予防・管理する包括的アプローチ」が大切です。たとえば、食事改善や禁煙は、がん・心疾患・糖尿病・COPDのすべてに効果があることがわかっています。病気の個別管理にとどまらず、予防医療や健康教育の強化が、今後の社会的課題への対応に求められる視点です。
非感染性疾患が発症する原因
非感染性疾患(NCDs)は、細菌やウイルスなどの感染を原因としない病気です。主な発症要因としては、日々の生活習慣のほか、環境の質や社会的な背景が密接に関係しています。特に近年では、これらの要素が複雑に影響し合うことによって、個人の健康状態を左右していることが明らかになってきました。
この項目では、非感染性疾患の主な原因を「生活習慣」「環境要因」「社会的要因」に分けて解説します。
生活習慣の乱れ
非感染性疾患の最も大きな要因とされているのが、不適切な生活習慣です。日常的に喫煙をしていたり、過度の飲酒を続けていたりすると、心血管疾患やがんのリスクが高まります。また、塩分や脂質を多く含む食事、野菜や果物の摂取不足、継続的な運動不足なども、糖尿病や高血圧、慢性呼吸器疾患といったNCDsの発症に大きな影響を及ぼします。
特にタバコは、心臓病や肺疾患のほか、複数のがんの主要な危険因子とされており、世界全体で年間800万人以上の死亡原因とされています(日本製薬工業協会)。こうした生活習慣の改善は、個人の意思だけでは難しい場合もあるため、社会全体で支える仕組みづくりが求められています。
生活環境の悪化
生活環境の質も、NCDsの発症に深く関わっています。代表的なものとして、大気汚染や水質汚染などが挙げられます。とくにPM2.5と呼ばれる微小粒子状物質は、気管支や肺にダメージを与えることが知られており、慢性気管支炎やCOPD(慢性閉塞性肺疾患)のリスクを高めます。
また、発展途上国では、調理や暖房のために薪や石炭を室内で燃やすことによる空気汚染が深刻です。こうした環境負荷は、長期的に見れば家族全体の健康に悪影響を及ぼすことも多く、環境政策と保健政策の連携が不可欠だと考えられています。
社会的要因による健康格差
非感染性疾患の背景には、経済的・社会的な不均衡も大きく関係しています。たとえば、収入が少ない世帯では、安価で栄養価の低い食品に依存しやすく、健康的な食生活を維持することが難しくなります。また、教育機会の格差や不安定な雇用環境も、健康行動の選択肢を狭めてしまう要因です。
さらに、都市部への人口集中による住環境の悪化、ジェンダーによる医療アクセスの差なども見逃せません。世界保健機関(WHO)では、これらの社会的要因を「健康の社会的決定要因(Social Determinants of Health)」と位置づけ、各国に対し、格差の是正を含めた包括的な対策を呼びかけています。
参考:非感染性疾患 | グローバルヘルス | 日本製薬工業協会
世界と日本の非感染性疾患(NCDs)の現状
非感染性疾患(NCDs)は、今や世界中の健康課題の中心に位置づけられており、先進国・途上国を問わずその影響は拡大の一途をたどっています。特に近年は、食生活の欧米化や都市化の進行、運動不足、ストレスの増加などのライフスタイルの変化が、NCDsの増加を後押ししています。
死亡率の高さだけでなく、就労不能や医療費の増大、貧困との悪循環を招くなど、経済的・社会的影響も深刻です。本章ではまず、世界のNCDsの現状を見たうえで、日本特有の課題を詳しく掘り下げていきます。
世界の現状
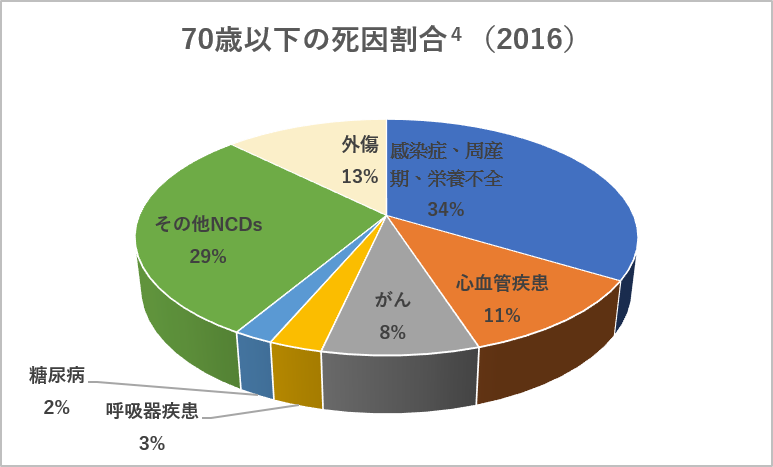
画像引用元:非感染性疾患 | グローバルヘルス | 日本製薬工業協会
現在、NCDsは全世界の年間死亡者の約74%(約4,100万人)に影響しているとされ、そのうちの約85%が「低・中所得国」に集中しています。これは予防医療体制の遅れや医療アクセスの不平等、都市化とともに食生活・運動量が急速に変化していることが要因です。
特に深刻なのが、若年層のNCDs増加です。早くから加工食品に頼った食生活、アルコール・たばこの早期使用、SNSやゲームの影響による運動不足などが要因となり、「成人病」だったNCDsが10代・20代でも診断されるケースが世界的に増えています。
また、NCDsは家計にも打撃を与えます。慢性化した疾患の治療には長期的な医療費がかかり、貧困をさらに助長する「健康の格差の再生産」が国際的な課題となっています。
日本の現状
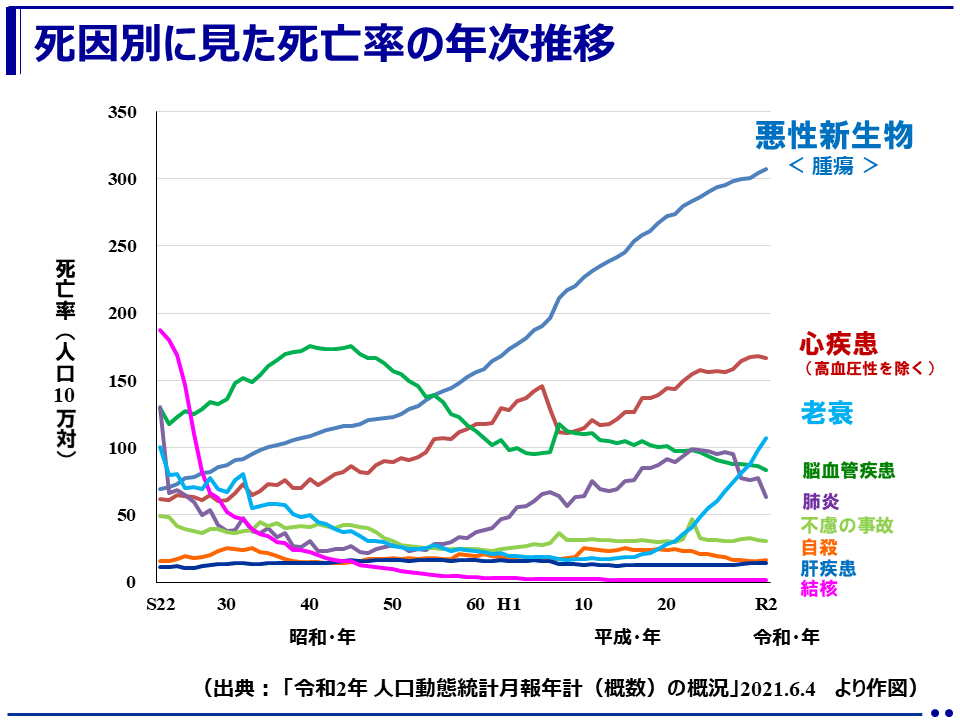
画像引用元:日本の死亡率年次推移(厚労省「人口動態統計」)
一方、日本では高齢化の進展に伴い、NCDsの割合がより一層高くなっているのが特徴です。厚生労働省の統計によれば、日本人の死因の約8割は非感染性疾患であり、特にがん・心疾患・脳卒中・糖尿病などが上位を占めています。
たとえば、2023年の日本のがんによる死亡者数は約38万人、心疾患は約21万人、脳血管疾患は約10万人。これらはいずれもNCDsに分類され、いずれも生活習慣やストレス、加齢が大きく影響する疾患です。
また、日本ではメンタルヘルス系のNCDs(うつ病や不安障害など)の増加も深刻です。社会的孤立や過労、家庭内問題が背景にあり、若年層や働き盛り世代に多く見られます。
さらに近年では、子どもの肥満や糖尿病予備軍の増加も警鐘を鳴らされています。これは学校での栄養教育や家庭での食習慣指導だけでなく、国や自治体レベルの介入も必要な段階に来ていることを意味します。
非感染性疾患(NCDs)が増加することで生じる問題
非感染性疾患(NCDs)の増加は、個人の健康にとどまらず、社会全体に広範な影響を及ぼしています。慢性疾患の蔓延は、医療費の増加、労働力の減少、経済的損失、さらには健康格差の拡大を引き起こす要因となっています。世界的にも、その深刻さが各国政府や国際機関で共有され、さまざまな対策が模索されています。
医療費の増加による制度への負担
NCDsは長期間にわたり治療が必要となる病気です。たとえば、糖尿病や心疾患を患った場合、継続的な診察や投薬が欠かせません。治療が長引くことで、個人の負担が増すだけでなく、国全体の医療費も年々上昇しています。厚生労働省の資料によると、日本では高齢化の影響も相まって、医療費全体に占めるNCDs関連の割合が拡大しています。
こうした状況は、医療保険制度を支える財源にとっても大きな圧力となっています。
経済活動への影響と就労機会の喪失
非感染性疾患は、就労世代にも深刻な影響を与えています。脳卒中やがんによって長期間の休職や退職を余儀なくされる人が増えることで、労働生産性が低下します。また、通院や介護のために家族が働けなくなるケースもあり、世帯収入が減少する要因にもなります。
発展途上国では、こうした健康被害が経済成長を阻害し、貧困から抜け出せない悪循環を生む構造的課題となっています。
健康格差と社会不安の広がり
NCDsの発症には、生活習慣だけでなく社会的背景も深く関係しています。低所得層や教育機会の限られた人々は、健康的な生活環境にアクセスしづらく、予防行動を実践することも難しくなります。
その結果、病気にかかるリスクが高まり、さらに治療を受ける機会にも格差が生じます。こうした健康格差は社会全体の不公平感や不満を助長し、長期的には社会的な安定を揺るがす要因にもなります。
非感染性疾患に対するWHOの対策と国際的枠組み
非感染性疾患(NCDs)は、世界中で深刻な健康被害をもたらしており、感染を伴わず慢性化することから長期的な医療負担を生み出す重大な課題となっています。世界保健機関(WHO)は、こうした状況に対して多角的な国際的取り組みを展開しており、各国の制度や社会背景に応じた枠組みづくりを支援しています。
WHOが提唱する「ベストバイ政策」
WHOは、非感染性疾患に対する効果的な対策として、「ベストバイ(Best Buys)」と呼ばれる政策パッケージを策定しました。これは、費用対効果が高く、どの国でも実行しやすい施策を厳選したものです。
たばこ製品への課税や広告の制限、飲酒の規制、食品中の塩分・糖分削減、成分表示の義務化などが含まれます。また、医療の分野では、がんや糖尿病などの早期発見と予防のためのスクリーニング体制強化も推奨されており、これらの施策は重症化を防ぎ、結果的に医療費の圧縮にもつながるとされています。
国際的な監視体制と各国支援の仕組み
非感染性疾患の問題は、国境を越えた協調が求められる課題です。そのため、国連総会では定期的にNCDsの進捗状況が報告され、各国が互いに成果や課題を共有できる体制が整えられています。
WHOは、こうした枠組みの中で、各国に向けて技術的支援や政策立案のガイドラインを提供しています。とくに医療制度が未整備な中低所得国に対しては、現地の実情に合わせた支援が行われており、予防教育の普及が急務となっています。
環境・経済・社会との連携による包括的アプローチ
近年では、気候変動、都市化、加工食品の流通拡大といった要素が、NCDsの発症リスクを高めると指摘されています。つまり、非感染性疾患は現代社会の構造そのものと深く結びついているのです。
このため、健康政策だけでなく、環境政策や経済政策との連動が不可欠となっています。政府や自治体、企業、地域住民がそれぞれの立場から役割を果たすことで、持続可能な社会の実現につながっていきます。
WHOが示す包括的な対策は、すべての人が健康に暮らすための基盤であり、今後さらに国際的な連携の中でその実効性が問われていくことになります。
参考:非感染性疾患の予防と制御のためのベストバイとその他の推奨される介入 (第 2 版) | 公益社団法人 日本WHO協会
参考:SDGs(エス・ディー・ジーズ)とは? 17の目標ごとの説明、事実と数字 | 国連広報センター
日本のNCDs対策|厚労省・自治体・企業の取り組み
日本では、非感染性疾患(NCDs)の増加が高齢化と相まって深刻な社会課題となっており、国・自治体・企業が連携してその予防と対策に取り組んでいます。
医療費の増大、労働力人口の減少、健康格差の拡大など、NCDsが引き起こす問題は多岐にわたるため、単なる医療対応にとどまらず、社会全体での包括的なアプローチが求められています。本章では、日本のNCDs対策の現状を、「厚生労働省」「自治体」「企業」の三層に分けて詳しく見ていきます。
厚生労働省の取り組み
厚生労働省は、NCDs対策で中核的な役割を担っており、健康日本21(第二次)をはじめとする国の健康政策を通じて、予防重視の体制づくりを進めています。この政策は、生活習慣病を中心としたNCDsの発症を未然に防ぐことを目的に掲げ、具体的には、禁煙の推進、食生活の改善、運動習慣の定着、健診・保健指導の充実などが重点施策に位置づけられています。
特に注目すべきは「スマート・ライフ・プロジェクト」の推進です。これは国民一人ひとりが健康的な生活を意識し行動することを促すもので、運動、食事、禁煙、健診の4分野を軸に、個人・地域・企業の参加を広く呼びかけています。さらに、がん対策推進基本計画や脳卒中・心筋梗塞対策などの疾患別戦略も策定されており、NCDsによる重症化や早期死亡の抑制に向けた多角的な取り組みが展開されています。
加えて、2023年からは「健康寿命の延伸」に焦点を当てた「デジタルヘルス推進施策」も始動しており、個人の健康データを活用した予防医療の実現や、地域の医療機関・保健所との情報共有の強化が進められています。
自治体による取り組み
各自治体でも、地域の実情に即したNCDs対策が進められています。たとえば、特定健診や特定保健指導の実施体制を強化し、地域住民の生活習慣病リスクを早期に把握・介入する仕組みが整えられつつあります。また、地域包括ケアの視点から、保健師・管理栄養士・運動指導員などによる多職種連携が図られており、行政と住民が協働で健康づくりを推進する環境づくりが進んでいます。
特に先進的な自治体では、健康アプリやLINE公式アカウントを活用して、市民の歩数や体重、食事記録を自動集計し、ポイント制度と連動させて行動変容を促す仕組みを構築しています。こうした取り組みは、従来の紙ベースの健診管理から脱却し、若年層の参加率向上に繋がります。
また、NCDsと密接に関連するメンタルヘルスやフレイル(虚弱)予防にも自治体は力を入れており、地域サロンや交流事業を通じた孤立防止や、介護予防の観点からの運動教室など、住民の健康を生活環境ごと支える取り組みが広がっています。
企業の取り組み
近年、企業におけるNCDs対策の重要性が高まっており、「健康経営」を掲げて従業員の健康支援を戦略的に進める企業が増えています。ここでは、特に注目の3社をピックアップしてご紹介します。
オムロンヘルスケア株式会社の事例
オムロンヘルスケアでは、従業員が家庭で血圧を測定する習慣を促し、スマートフォン連携によって歩数や体重などを記録・分析する仕組みを導入しています。これにより、個々の健康状態に合わせて栄養管理士による指導が可能になり、卒煙チャレンジなども行いながら無理なく習慣化を促進しています。こうした取り組みは、継続性が高く、健康意識の定着と行動変容に大きく寄与しています 。
田辺三菱製薬株式会社の事例
田辺三菱製薬は、喫煙率の低減を目的に、健康保険組合と連携して卒煙支援プログラムを実施。結果として従業員の喫煙率を22%から9.9%にまで削減しました。さらに、メンタルヘルス対応ガイドブックの作成や、社内看護師の配置、ストレスチェックを通じた不調者対応など、従業員の心身両面での健康支援に着実に取り組んでいます 。
サッポロホールディングス株式会社の事例
サッポロホールディングスは、定期健康診断の受診率を100%に維持し、要再検査者には再受診率100%を目指してフォローアップ体制を整えています。
喫煙者支援にも力を入れており、禁煙プログラムを全額会社負担で提供、禁煙外来の費用補助も行っています。その結果、喫煙率の継続的な低下と健康経営優良法人「ホワイト500」の取得に成功しています。
参考:サッポログループ8社は「健康経営優良法人2025」に認定
サイボウズ株式会社
サイボウズ株式会社では、働き方改革を行い最初は28%だった離職率を大きく下げました。その理由として「100人いれば100通りの働き方がある」という原点に返って、働く時間であったり働く場所を選ばずに働けるように社則を変更しました。
ハイブリッドワークと呼ばれ、社員一人一人が働きやすい会社になるよう制度を変更したため、ウェルビーイングもより重視して自由な時間をとれるようになったり運動や趣味に時間を使うこともできるようになりました。
参考:サイボウズ
アストラゼネカ株式会社
アストラゼネカ株式会社は、熊本市と「生活習慣病(NCDs: 非感染性疾患)対策の推進等に関する連携協定」を締結しています。
アストラゼネカ株式会社はより多くの人々が、健康づくりにアクセスしやすい環境を整備することを目標としています。熊本市を始めとした地域の健康課題を把握して疾患予防に関した啓もう活動や、健康づくりの輪を広げるという目的があります。
地域全体の健康意識の向上や健康寿命を延ばすことを目指しています。
参考:アストラゼネカ株式会社
非感染性疾患(NCDs)とSDGsの関係
非感染性疾患(NCDs)は、もはや個人だけの健康問題ではなく、社会全体の持続可能性を脅かす地球規模の課題です。医療費の増大、労働力の喪失、健康格差の拡大など、NCDsが与える影響は生活のあらゆる領域に及んでおり、私たち一人ひとりの行動が未来を左右するといっても過言ではありません。だからこそ、NCDsの予防と管理には、個人レベルの意識改革と社会全体の構造的支援の両輪が不可欠です。
私たちは、日々の選択が健康にも社会にも影響する時代を生きています。ここでは、NCDsと持続可能な社会のつながりを理解するために、まず国連が掲げるSDGsとの関係を確認し、続いて誰でも今日から始められる具体的な予防行動を紹介します。
SDGsとの関係
NCDsの克服は、SDGs(持続可能な開発目標)の達成でも大切なテーマです。特に健康や国際連携に関する以下の2つの目標が密接に関わっています。
SDGs目標3「すべての人に健康と福祉を」
この目標の中には、2030年までに非感染性疾患による早期死亡率を3分の1に削減するというターゲット3.4が明確に定められています。がん、糖尿病、心血管疾患などのNCDsは、世界の死亡者の約74%を占めるにもかかわらず、多くは予防可能であることから、この目標は予防医療の拡充、健康教育、医療アクセスの平等化を通じて達成すべき大切な課題となっています。
SDGs目標17「パートナーシップで目標を達成しよう」
NCDs対策は、政府だけでなく、企業、市民、教育機関、医療機関など、多様な主体が連携することで初めて実効性を持ちます。国際的な枠組みや民間セクターとの協働による知見やリソースの共有は、予防活動や啓発キャンペーンを効果的に推進するポイントとなり、SDGs目標17の「多様なパートナーシップを通じた実行力の強化」という理念に深く通じています。
日常で取り入れるNCDs予防行動

がんをはじめとした非感染性疾患(NCDs)の発症リスクを下げるために効果的な「5つの健康習慣」を視覚的に示したものです。それぞれの項目は、科学的根拠に基づいた予防行動であり、日々の生活に取り入れることで確かな効果が期待できます。
中央に向かって放射状に配置されている5つの習慣は、①禁煙する、②食生活を見直す、③適正体重を維持する、④身体を動かす、⑤節酒する、という5つの柱から構成されています。
「禁煙する」は、がんやCOPD、心筋梗塞などのNCDsのリスクを大幅に下げる最も効果的な方法であり、自分自身だけでなく受動喫煙から周囲の人の健康を守る意味でも大切です。
「食生活を見直す」は、塩分・糖分・脂肪の過剰摂取を避け、野菜や果物、魚介類を意識的に摂ることで、生活習慣病の予防に繋がります。
「適正体重を維持する」ことは、肥満に起因する糖尿病や高血圧、脂質異常症の予防に直結し、運動と食事の両面での自己管理がポイントとなります。
「身体を動かす」は、運動不足を解消し、血行促進や筋力維持に役立ちます。ウォーキングや軽いストレッチでも十分な効果があります。
「節酒する」は、アルコール由来の肝疾患や消化器系のがん、心臓病のリスクを下げる行動です。完全な禁酒が難しくても、量や頻度を意識することが予防につながります。
この図は、NCDsの予防は特別なことではなく、日々の生活習慣の選択から始まるというメッセージを伝えています。誰もが今日から始められる小さな行動が、未来の健康と社会全体の持続可能性につながっていきます。
参考:がん予防|厚生労働省
非感染性疾患(NCDs)に関するよくある質問
非感染性疾患(NCDs)は、私たちの生活に密接に関わる健康課題でありながら、誤解や不安が多い分野でもあります。
ここでは、一般の方々から寄せられることの多い代表的な質問を5つ取り上げ、わかりやすく解説します。
NCDsは生活習慣病と同じ意味ですか?
非感染性疾患(NCDs)と生活習慣病は密接に関係していますが、まったく同じ意味ではありません。
生活習慣病とは、主に食生活の乱れ・運動不足・喫煙・飲酒などの習慣によって引き起こされる病気を指し、高血圧・糖尿病・脂質異常症などが代表例です。一方でNCDsは、それら生活習慣病を含む、感染を介さず慢性的に進行する疾患全体を指します。
つまり、生活習慣病はNCDsの一部であり、NCDsにはがんや慢性呼吸器疾患、メンタルヘルス疾患なども含まれます。
NCDsは遺伝で発症するのでしょうか?
NCDsには、遺伝的要因が影響するケースもありますが、ほとんどの疾患は生活習慣や環境要因によって発症リスクが左右されます。たとえば、家族に糖尿病の既往がある場合、一定の遺伝的リスクは存在しますが、適切な食事・運動習慣を維持することで、発症を防ぐ、あるいは遅らせることが可能です。
NCDsは「予防可能な病気」ともいわれており、自分の体質を知ったうえでの行動選択が、健康維持に大きな影響を与えます。
若い世代でもNCDsになる可能性はありますか?
若年層でもNCDsのリスクは確実に存在しています。特に現代社会では、運動不足や高カロリー食の常態化、睡眠の質の低下、SNSによるストレスの増加などが背景にあり、20〜30代で糖尿病や高血圧、うつ病などのNCDsを発症する人も増えています。また、喫煙や過度な飲酒などの習慣を若いうちから続けていると、将来的ながんや心血管疾患のリスクが高まるとされています。
若い世代こそ、将来の健康のために予防行動を意識することが大切です。
日本ではNCDs対策が進んでいるのですか?
日本では、厚生労働省による「健康日本21(第二次)」や「スマート・ライフ・プロジェクト」などを中心に、NCDsの予防と重症化防止を目的とした政策が進められています。また、多くの自治体が特定健診や生活習慣病対策に力を入れており、企業でも「健康経営」の導入が加速しています。
ただし、課題も残されています。たとえば、健診の受診率や若年層の健康意識の低さ、地域による格差など、改善すべき点は多く、継続的な取り組みと支援が求められています。
自分でできるNCDs予防は何ですか?
NCDs予防は、特別な医療や高額なプログラムを必要としません。日々の習慣を少し見直すことから始められます。まずは「禁煙」「バランスのよい食事」「週に150分程度の中程度の運動」「適正体重の維持」「定期的な健診受診」などの基本的な行動を意識してみてください。特に大切なのは、継続することです。完璧を目指す必要はなく、できることから少しずつ取り組むことで、将来的なNCDsリスクを大きく軽減できます。
また、家族や周囲と一緒に取り組むことで、楽しみながら健康習慣を身につけることも可能です。
まとめ
非感染性疾患(NCDs)は、がん・糖尿病・心疾患・慢性呼吸器疾患など、感染を伴わずに発症する慢性疾患の総称であり、世界の死亡原因の大多数を占めています。日本でも、高齢化社会の中でNCDsは大きな課題となっており、その対策は私たち一人ひとりの生活、社会制度、経済の持続性にも関わる大切なテーマです。
しかし、NCDsの多くは予防可能であり、早期発見と生活習慣の改善によって進行を遅らせることができます。禁煙や節酒、栄養バランスの取れた食事、定期的な運動、適正体重の維持などの行動は、医療に頼らずとも私たちの手の中でできる“未来の健康への投資”です。健康を守ることは、自己実現の基盤となるだけでなく、家族や社会全体への責任でもあります。
そのためには、個人だけでなく、国・自治体・企業・地域社会などのあらゆるレベルでの協力が欠かせません。SDGsが掲げる「誰一人取り残さない」社会の実現には、NCDsという静かに広がる脅威に、社会全体で目を向け、支え合う姿勢が求められています。
健康とは、明日の自分を守る力であり、社会の持続可能性を支える柱です。小さな行動の積み重ねが、大きな未来を変える力になる──その意識を胸に、NCDs予防に一歩踏み出していきましょう。
 NEXT WELLNESS
NEXT WELLNESS 


