マラリアは、今なお世界中で多くの命を脅かす深刻な感染症です。特にアフリカやアジア、南米の熱帯・亜熱帯地域で流行が続き、年間数十万人が亡くなっています。感染源はハマダラカ属の蚊を介して体内に侵入するマラリア原虫で、発熱・悪寒・頭痛・貧血などの症状を引き起こします。気候変動や貧困、医療格差といった社会的背景が流行拡大を助長し、国際社会にとっても重要な課題となっています。
一方で、予防薬、殺虫剤処理蚊帳、防虫剤、そして近年承認されたワクチンなど、対策も進化しています。
本記事では、マラリアの基礎知識から最新の治療・予防法、国際的な取り組みまでを総合的に解説します。
マラリアとは?
マラリアは今なお世界中で多くの命を脅かしている感染症の一つです。特に熱帯・亜熱帯地域で深刻な被害をもたらしており、国際保健の重要課題となっています。ここでは、マラリアの基本的な特徴や原因、感染経路について詳しく解説していきます。
マラリアは、マラリア原虫という寄生虫によって引き起こされる世界三大感染症のひとつで、主に熱帯・亜熱帯地域で広がっています。感染の中心地はアフリカ、アジア、南米などですが、世界中の旅行者も感染リスクを抱えています。感染経路は、主に「ハマダラカ」と呼ばれる特定の蚊がマラリア原虫を媒介することによって成立します。感染した蚊に刺されることで、原虫が血液内に侵入し、やがて肝臓や赤血球内で増殖を始めます。
マラリアには複数の型があり、特に「熱帯熱マラリア」は致死率が高く、迅速な対応が求められます。主な症状としては、発熱、悪寒、頭痛、筋肉痛、嘔吐、貧血などがあり、放置すると脳症や多臓器不全を引き起こす可能性もあります。また、発症までの潜伏期間は7日から30日程度と個人差が大きいのも特徴です。
世界保健機関(WHO)の統計によると、マラリアによる年間死亡者数は依然として数十万人規模に上り、その多くがアフリカ地域の5歳未満の子どもです。
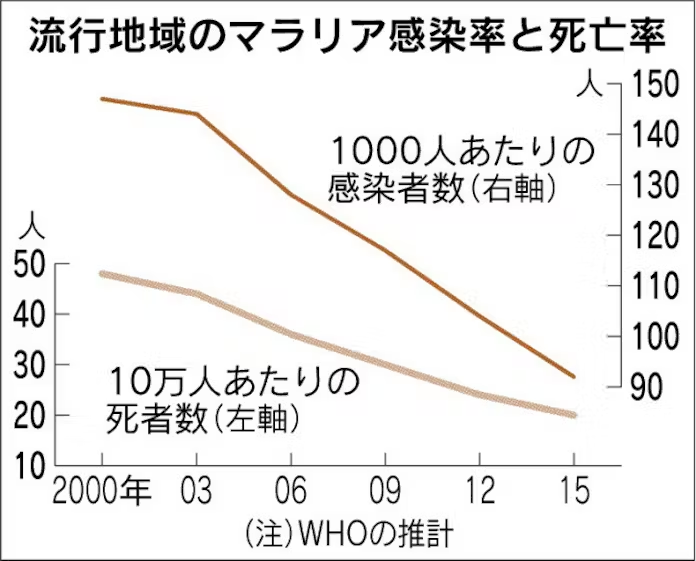
このため国際社会では早期治療や予防策の徹底が重要視されています。現在ではワクチン開発も進み、2021年に初のマラリアワクチン「RTS,S/AS01」が承認されるなど、大きな進展がみられています。
このように、マラリアは依然として世界的な公衆衛生の課題ですが、正しい知識を持つことで予防・対策が可能な病気でもあります。感染地域に渡航する際には、最新情報を確認し、予防薬の服用や蚊帳の使用など事前準備が大切です。
参考:Malaria
感染源はマラリア原虫
マラリアの原因は「マラリア原虫」と呼ばれる寄生虫です。マラリア原虫には主に5種類があり、特に重症化しやすいのは熱帯熱マラリア原虫(Plasmodium falciparum)です。その他に、三日熱マラリア原虫(P. vivax)、四日熱マラリア原虫(P. malariae)、卵形マラリア原虫(P. ovale)、サルマラリア原虫(P. knowlesi)が存在します。これらの原虫は、ヒトの赤血球に寄生し、赤血球を破壊することで発熱や貧血、頭痛などの症状を引き起こします。
感染は、主にハマダラカ属の蚊が媒介します。蚊の体内で発育した原虫が、吸血時にヒトの血流へ侵入します。
原虫の種類によって症状の出方や治療法、予防策が異なるため、感染した原虫の特定が治療の重要な第一歩となります。研究が進む中で、ワクチンや新たな治療法の開発も進められており、今後の対策に期待が寄せられています。
マラリアは蚊を介して感染する
マラリアは、主にハマダラカ属の蚊によって媒介されます。感染した蚊がヒトを刺すと、唾液腺に潜むマラリア原虫(スポロゾイト)が血液中に注入されます。
原虫はまず肝臓に移動して増殖し、次に赤血球へ侵入して症状を引き起こします。感染者の血液中に現れた原虫を、別の蚊が吸血時に取り込み、蚊の体内で成長・分裂を繰り返します。成熟した原虫は蚊の唾液腺に再び移動し、次に蚊が新たなヒトを刺すことで再び感染が成立します。
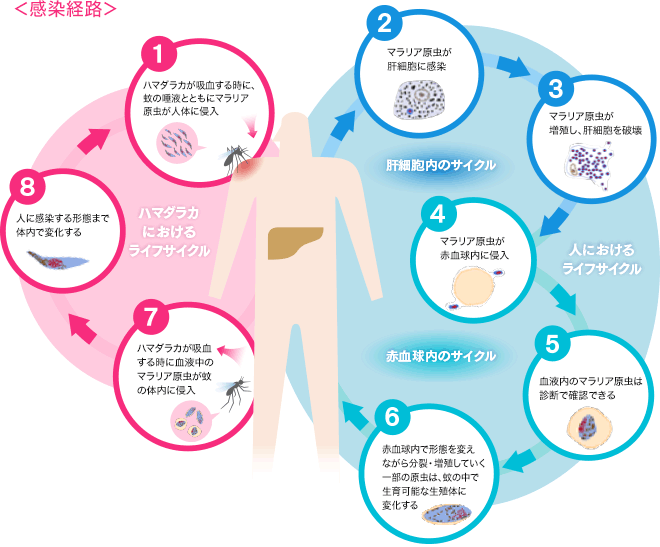
この「蚊→ヒト→蚊→ヒト」という感染サイクルが繰り返されるのが特徴です。特に熱帯・亜熱帯地域の気温・湿度・降雨が蚊の繁殖を後押しします。
予防には蚊帳、防虫剤、蚊の発生源対策が有効で、人から人への直接感染は通常ありませんが、輸血や母子感染など例外も存在します。
マラリアの症状
マラリアの症状には以下のようなものがあります。
発熱や悪寒
マラリアに感染すると、最も典型的な症状として発熱と悪寒が現れます。熱は周期的に繰り返されることが多く、原虫の種類によっては48〜72時間ごとに高熱と解熱を繰り返します。体が寒気を感じると同時に震えることもあり、この周期的な熱の変化はマラリアの特徴のひとつです。
頭痛・筋肉痛
マラリア感染では、頭痛や筋肉痛もよく見られます。原虫が赤血球に寄生して破壊されることで、体内の炎症や免疫反応が起こり、全身の痛みやだるさを引き起こします。症状は風邪やインフルエンザと似ていることがあり、軽症の場合は見過ごされやすいですが、他の特徴的な症状とあわせて注意が必要です。
倦怠感や貧血
マラリアは赤血球を破壊するため、倦怠感や全身の疲労感、貧血の症状が現れます。体力が落ち、日常生活や仕事への影響も出やすくなります。貧血が進むとめまいや息切れも起こることがあるため、長引くだるさや疲労感がある場合は、早めの診察が推奨されます。
さらに重症化すると、脳症(意識障害やけいれん)、腎不全、呼吸不全、低血糖などの合併症を引き起こすことがあります。命に関わる危険もあるため、発熱や倦怠感だけでなく、意識の混濁や呼吸の異常がある場合は、緊急の医療対応が必要です。
適切な治療を早期に開始することで重症化を防ぐことができるため、症状が出たら速やかな受診と診断が重要です。
世界と日本のマラリア事情
この章では、最新の統計データをもとに、世界と日本におけるマラリアの感染状況を詳しく見ていきます。流行が深刻なアフリカやアジアの現状に加え、日本での輸入症例の実態、さらに医療格差による地域ごとの感染リスクの違いについても解説します。
世界の感染者数と死亡者数の最新データ
世界保健機関(WHO)の報告によると、2023年のマラリア感染者数は世界全体で約2億6,300万人、死亡者数は59万7,000人に達しています。特にアフリカ地域が最も深刻で、全感染者の94%、死亡者の95%がアフリカ地域に集中しています。死亡者数は特に5歳未満の子どもたちが多くの割合を占めています。致死率は以前より改善されてきたものの、医療体制の整っていない地域では依然として高い水準にあります。
予防策や治療法の進歩、ワクチン導入の努力にも関わらず、依然としてマラリアは世界的な公衆衛生上の大きな課題となっています。特に新型の薬剤耐性株の出現が懸念材料となっており、引き続き国際的な協力と資源投入が求められています。
参考:2024年版『世界マラリア報告書』、12月11日に公表
参考:世界のマラリア発症件数 国別ランキング・推移 – GLOBAL NOTE
アフリカやアジアの流行地域
マラリアは特にアフリカ地域で深刻な流行が続いています。サハラ以南のアフリカでは、全世界の感染者数の約95%を占め、特にナイジェリア、コンゴ民主共和国、タンザニアなどが高い感染率を示しています。高温多湿な気候が蚊の繁殖に適しており、マラリアの蔓延を助長しています。
一方、アジア地域でも南アジアや東南アジアに流行地域が存在します。インド、パキスタン、インドネシア、ミャンマー、タイ、カンボジアなどで感染例が多く報告されています。アジアでは薬剤耐性を持つマラリア原虫の出現が問題となり、今後の治療戦略に影響を及ぼしています。
各地域の環境や医療体制によって致死率や感染状況は大きく異なり、地域ごとのきめ細やかな対策が重要とされています。
日本における輸入症例の実態
日本ではマラリアは国内感染がほとんどなく、主に海外渡航者が感染し帰国後に発症する輸入症例が中心です。厚生労働省のデータによると、年間50〜100件前後の報告があり、多くはアフリカやアジアの流行地域からの帰国者です。特に熱帯熱マラリアが多く、早期の診断と適切な治療が重要となります。症状は渡航後すぐに出るとは限らず、数週間から数ヶ月後に発熱、悪寒、頭痛、筋肉痛などが現れることもあります。
日本では医療機関での経験が限られているため、専門機関での診断が推奨されます。近年はビジネス渡航や留学、観光の増加に伴い感染リスクも広がっており、感染経路や予防薬の重要性を理解しておくことが求められます。
医療格差が生む地域ごとのリスクの違い
マラリアの感染リスクは、地域ごとの医療格差によって大きく左右されます。先進国では診断機器や治療薬が整備され、早期発見・早期治療が可能ですが、アフリカや一部のアジア・南米地域では医療施設や医師が不足し、致死率が高まります。農村部や離島では医療機関までの移動が困難で、診断が遅れるケースも少なくありません。また、十分なワクチン接種や予防薬が行き渡らず、蚊帳や防虫対策の普及も不十分な地域が多いのが現状です。
こうした医療格差は、貧困層や子ども、妊婦など社会的弱者に深刻な影響を与え、マラリア根絶の大きな障壁となっています。
なぜマラリアは広がるのか?感染拡大と社会的背景
マラリアは単なる感染症ではなく、貧困や環境変化など複雑な社会的要因と密接に関係しています。この章では、経済状況や気候変動、媒介蚊の生態、さらに無症状キャリアの存在が、どのように感染拡大の背景となっているのかを詳しく解説します。
貧困が生み出すマラリアの悪循環
マラリアの蔓延には貧困が深く関係しています。貧しい地域では、清潔な水の確保や適切な住居の整備が難しく、蚊の繁殖環境が整いやすくなります。また、蚊帳や防虫剤、予防薬などの基本的な感染対策が普及していないことも多く、感染リスクが高まります。感染しても医療機関へのアクセスが困難で、治療が遅れることで重症化・死亡率が上昇します。
さらに、マラリアによる病欠や家族の介護が続くと、労働力の喪失や医療費の負担が家計を圧迫し、さらに貧困が進行するという悪循環に陥ります。国際機関やNGOはこの連鎖を断ち切るため、医療支援のみならず、教育や経済支援といった包括的なアプローチを重視しています。
マラリア対策は、単なる感染症予防に留まらず、貧困削減と地域の持続可能な発展に直結しているのです。
媒介蚊の生態と生息域の変化
マラリアの感染拡大において重要な役割を果たすのがハマダラカ属の蚊です。これらの蚊は主に夕方から夜間に活動し、人の血を吸うことでマラリア原虫を媒介します。ハマダラカは静かな水たまりや農業用の灌漑水路、水がたまりやすい住居周辺の環境で繁殖しやすく、貧困地域ほど繁殖地が身近に多く存在しています。
近年では気候変動や都市化の進行により、生息域が広がる傾向も見られています。たとえば、以前は感染が報告されなかった標高の高い地域や都市周辺でもハマダラカが定着し、感染経路が拡大しています。また、温暖化によって繁殖期間が長くなり、感染リスクが高まる季節が拡大しています。こうした環境の変化は、従来の防虫対策だけでは対応しきれない新たな課題となっており、より広域的で柔軟なマラリア対策が国際的に求められています。
気候変動と環境変化がマラリア流行に与える影響
気候変動はマラリアの流行拡大に深刻な影響を及ぼしています。気温上昇によりハマダラカ属の蚊の生息域は高地や温帯地域にまで拡大し、これまで感染が少なかったエリアもリスク地域に変わりつつあります。気温が高まると蚊の成長が加速し、マラリア原虫の体内成熟も早まるため、感染サイクルが短縮され流行が加速します。降雨パターンの変化も大きく、例えば2022年のパキスタン大洪水では、大量の水溜りが蚊の繁殖場となり感染者が急増しました。さらに干ばつ期でも貯水槽や井戸が蚊の温床となることがあります。
今後、気候変動が進行するにつれ、アフリカのみならず南米・東南アジア・南欧などでも新たな感染地域が広がると予測されています。こうした環境要因を踏まえた包括的なマラリア対策と国際協調が、ますます重要となっています。
気づかぬうちに感染を広げる無症状キャリア
マラリアの感染拡大には、無症状キャリアの存在が大きく関与しています。感染しても免疫をある程度持つ住民は症状が出ず、気づかぬまま血液中にマラリア原虫を保持します。こうした人が蚊に刺されると、蚊の体内に原虫が移り、次に別の人を刺した際に感染が広がります。実際、アフリカの一部地域では無症状キャリアが流行の火種となり、地域内で再流行を招いた例もあります。無症状ゆえに検査や監視が難しく、医療体制が不十分な地域では特に対応が困難です。発見が遅れやすく、妊婦や子どもなど重症化リスクの高い層への感染が拡大する課題もあります。
早期発見のための定期スクリーニングや広域での予防投薬が有効ですが、資金や人材の確保が対策の壁となっています。
マラリアがもたらす深刻な影響と課題
マラリアは個人の健康被害にとどまらず、医療資源の不足や薬剤耐性の拡大、経済発展への悪影響など、社会全体に深刻な課題をもたらしています。この章では、現場で直面する医療体制の限界や経済的影響を具体例を交えて紹介します
医療資源の不足と医師の偏在の実態
マラリア流行地域では、医療資源の不足と医師の偏在が深刻な課題となっています。多くの感染多発地域は貧困層が集中する農村部や離島であり、医療施設が限られ、十分な診断・治療体制が整っていません。特に専門医の不足は深刻で、適切な症状の把握や早期診断が遅れ、致死率の上昇を招いています。さらに、遠隔地では検査機器やワクチン、抗マラリア薬の供給も安定せず、現地の患者は効果的な治療を受けられないまま重症化するリスクを抱えています。
一方で都市部の医療機関には相対的に資源が集中しており、地域間の医療格差が広がる要因となっています。
この格差を是正するためには、遠隔診療や移動型診療所の導入、現地医療従事者の育成支援など、国際的な協力体制が重要です。マラリア対策は医療だけでなく、社会全体の支援体制強化と密接に結びついています。
薬剤耐性マラリアの新たな脅威
近年、薬剤耐性マラリアの拡大が世界的な懸念となっています。従来、クロロキンやアルテミシニン系などの抗マラリア薬は高い効果を発揮してきましたが、一部の原虫がこれらの薬剤に耐性を獲得しつつあります。特に東南アジアのメコン地域では耐性株の報告が増え、治療の選択肢が限られるケースも出ています。耐性が進行すると、症状の改善が遅れ、致死率の上昇を招く可能性があります。
また、感染者が無自覚に耐性原虫を保有し感染経路を拡大させるリスクも指摘されています。新薬開発のスピードは耐性進化に追いつかず、国際的な連携による監視体制と予防策の強化が求められています。今後はワクチンや複合的治療アプローチも視野に入れた長期的な対策が不可欠です。
経済発展を妨げるマラリアの影響
マラリアは個人の健康被害だけでなく、国家や地域の経済発展にも大きな悪影響を及ぼしています。感染により労働力人口の多くが症状に苦しみ、長期間の仕事の欠勤や生産性の低下が生じます。特に農業や建設業など屋外での作業が多い地域では、蚊による感染経路が広がりやすく、貧困と病気の悪循環に陥りやすいのが現状です。さらに、医療費の増加や家計負担の増大も家族の生活を圧迫します。観光業や外国投資の減少も、マラリア流行地域では避けられない問題です。
致死率が高く重症化リスクもあるため、長期的には人材育成や教育機会の損失にもつながります。国際社会は、治療やワクチン普及による健康支援とあわせて、経済的自立を後押しする包括的な支援が求められています。
世界のマラリア対策や予防策
マラリアの克服には、感染源となる蚊の対策や予防薬の普及だけでなく、国際社会全体の協力が欠かせません。この章では、蚊帳や防虫剤の活用、ワクチン開発の進展、NGOや国際機関の支援活動、日本の国際貢献など、多角的な取り組みを紹介します。
蚊帳や防虫剤、予防薬での対策
マラリア対策の基本は、感染源となる蚊の対策です。特に殺虫剤処理済み蚊帳(LLIN)は、睡眠中の蚊の侵入を防ぎ、死亡率を大幅に低下させています。屋内残留噴霧(IRS)は、蚊の潜伏場所を減らし、媒介能力を抑制します。肌に塗布する防虫剤や通気性と防御性を両立した衣服も日常的な防護策として有効です。さらに、渡航者や高リスク地域の住民には、体内の原虫発育を抑える予防薬が処方されます。薬剤は種類によって副作用や服用期間が異なるため、専門医の指導が不可欠です。
最近では、現地での蚊帳生産や流通の仕組みを整備することでコストを抑え、普及を促進しています。加えて、地域住民への啓発活動や学校での教育、モバイルクリニックによる予防薬の配布も進められ、持続可能な地域主導の取り組みが強化されています。
これらの多角的な対策が、感染拡大の抑制とマラリア根絶に向けた国際社会の重要な取り組みとなっています。
マラリア根絶のためのワクチン開発
マラリア根絶に向けた最も注目すべき取り組みの一つがワクチン開発です。これまで有効なワクチンの開発は困難とされてきましたが、2021年にWHOが初めて推奨した「RTS,S/AS01(商品名:モスキリックス)」は大きな前進となりました。このワクチンはマラリア原虫の感染初期段階を標的にし、特に小児の重症化や致死率を低下させる効果が確認されています。
ただし、その予防効果は約30〜50%程度とされ、完全な予防には至っていません。さらに現在は、次世代ワクチン「R21/Matrix-M」も開発が進み、より高い有効性が期待されています。ワクチン単独ではなく、蚊対策や予防薬との組み合わせが依然として重要ですが、ワクチンの普及は感染経路遮断と持続的な治療負担軽減に寄与する大きな鍵となります。
国際機関やNGOの支援活動
マラリア対策においては、国際機関やNGOの役割が非常に重要です。WHOは「世界マラリア計画(Global Technical Strategy for Malaria)」を推進し、各国政府と連携して感染経路遮断や致死率低下に取り組んでいます。また、ユニセフや世界銀行も予防策や医療体制の整備を支援しています。特にNGOは現地密着型の活動が強みで、蚊帳の配布や防虫剤の提供、住民への啓発活動を行っています。さらに、住民の自己管理能力を高める教育プログラムや医療従事者の育成支援も展開中です。
こうした多方面の支援は、現場での治療体制の強化とともに、持続可能なマラリア対策の基盤を作っています。今後も国際連携を深め、ワクチン開発や薬剤提供の支援も重要な課題となっています。
国際社会と連携する日本のマラリア根絶活動
日本は政府開発援助(ODA)や国際機関を通じ、マラリア根絶に積極的に貢献しています。特にグローバルファンドへの拠出を通じ、アジア・アフリカの治療体制整備や予防活動に大規模な資金援助を行っています。JICAは現地での蚊帳配布や防虫剤の提供、医療従事者の育成、薬剤耐性対策など多面的な支援を展開中です。
さらに、日本企業も技術協力を進め、より効果の高い長期使用可能な殺虫処理蚊帳の開発、現地の気候や文化に適応した新型防虫剤の提供などに取り組んでいます。研究機関も原虫ゲノム解析や次世代ワクチン開発に参画し、最新技術の実用化を目指しています。
こうした日本の支援は、資金・技術・人材育成の三位一体で持続可能なマラリア対策の基盤を強化し、国際社会と連携した根絶活動を力強く後押ししています。
マラリアのよくある質問
マラリアに関しては、感染リスクや予防法、治療法など多くの疑問が寄せられます。渡航時の注意点や予防薬の副作用、発症までの期間、治療方法、日本での対応窓口など、よくある質問にわかりやすく答えながら、実用的な知識を整理します。
Q1.マラリアはどのような状況で感染リスクが高まりますか?
マラリアの感染リスクは、主に蚊による感染経路が関係しています。熱帯・亜熱帯地域の湿潤な環境では、マラリア原虫を媒介するハマダラカが繁殖しやすく、感染リスクが高まります。特に雨季は蚊の数が増え、屋外活動や夜間の外出、網戸や蚊帳が不十分な環境では注意が必要です。
また、感染流行地への渡航者や医療資源の乏しい農村部では致死率も高まる傾向にあります。
Q2.マラリアの予防薬に副作用はありますか?
マラリアの予防薬にはいくつか種類があり、副作用の有無や程度は薬によって異なります。一般的な副作用としては、吐き気、頭痛、腹痛、めまいなどが報告されています。まれに不眠や精神的な不安感を訴える人もいます。ただし、これらは一時的なことが多く、多くの人は予防効果を得ながら服用を継続できます。
医師と相談し、体質や渡航先の感染経路リスクに応じた適切な予防薬を選ぶことが重要です。
Q3.マラリアに感染した場合、どのくらいの期間で症状が出ますか?
マラリアに感染すると、通常は感染経路となる蚊に刺されてから7〜30日以内に症状が現れます。多くの場合は10日〜2週間程度で発症しますが、マラリア原虫の種類によって潜伏期間は異なります。例えば、熱帯熱マラリアは比較的早く症状が出ますが、三日熱マラリアなどでは数ヶ月後に症状が現れるケースもあります。
早期の治療が重症化や致死率の上昇を防ぐために重要です。
Q4.マラリアと診断された場合、どのような治療が行われますか?
マラリアと診断されると、原虫の種類や症状の重症度に応じた治療が行われます。一般的にはアルテミシニン系薬剤を中心にした抗マラリア薬が使用されます。重症例では点滴による治療や入院管理が必要になることもあります。また、薬剤耐性が確認されている地域では、組み合わせ療法(ACT)が推奨されます。
早期に適切な治療を受ければ致死率は大きく下がります。
Q5.日本国内でマラリアに感染した場合、どこに相談・受診すればよいですか?
日本でマラリアが疑われる場合は、まず感染症専門の診療科を有する総合病院や熱帯医学に詳しい医療機関を受診することが重要です。特に「感染症指定医療機関」や「国立国際医療研究センター」などが対応可能です。早期の治療が致死率の低下に直結するため、海外渡航歴がある場合は速やかに医師へ申告しましょう。
まとめ
マラリアは原虫が蚊を介して人に感染する疾患で、症状は発熱や悪寒が特徴です。現在もアフリカやアジアを中心に多くの感染者・死亡者が発生し、日本でも海外渡航後の輸入症例が報告されています。貧困や気候変動が感染拡大に影響し、医療資源の不足や薬剤耐性といった課題も深刻です。
蚊帳や予防薬、ワクチンなどの対策が進められ、国際機関・NGO・日本の支援活動も重要な役割を担います。持続的な国際連携がマラリア根絶の鍵となります。
 NEXT WELLNESS
NEXT WELLNESS 


