伝染病とは、人から人へと感染が広がる特徴を持つ感染症のことを指します。代表的なものにインフルエンザや新型コロナウイルス、麻疹などがあり、感染経路としては飛沫、接触、空気などさまざまです。メリットとしては、早期に感染を把握できれば拡大防止の対策がとれる点です。例えば、迅速なワクチン開発やマスク着用の普及は、多くの人命を守るきっかけとなりました。
一方で、誤解や偏見によって特定の地域や人々が差別されたり、過剰な社会的パニックが発生したりするデメリットもあります。
本記事では、伝染病とは何か、感染症との違いや風邪・コロナとの関係、一覧での代表例紹介、さらに歴史的な流行などを包括的に解説し、現代人が知っておくべき情報を丁寧にお届けします。
伝染病とは
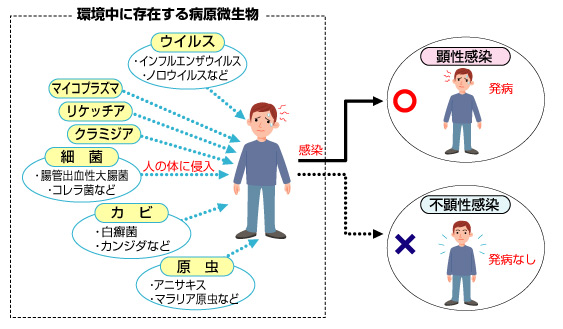
伝染病とは、人から人へと感染が広がる性質を持つ病気のことです。ウイルスや細菌などの病原体が原因で、飛沫・接触・空気・水・食物などを通じて伝播します。
伝染病は個人の健康問題にとどまらず、社会や経済、教育にまで影響を及ぼすため、グローバル化が進む現代では、迅速な対応と予防が求められます。私たち一人ひとりが基本的な感染対策を意識することで、伝染病の拡大を防ぐことが可能です。日常の手洗いやワクチン接種といった行動が、社会全体の健康を守る基盤となります。
伝染病と感染症の違い
| 項目 | 感染症 | 伝染病 |
|---|---|---|
| 定義 | ウイルスや細菌、寄生虫などの病原体が体内に侵入して発症する病気の総称。 | 感染症のうち、人から人へ、または動物から人へ感染が広がるもの。 |
| 感染の広がり | 他人にうつるものと、うつらないものの両方が含まれる。 | 主に人から人へと感染が広がる。 |
| 具体例 | 破傷風、ボツリヌス症、食中毒、マラリアなど。 | インフルエンザ、はしか、風疹、新型コロナウイルスなど。 |
| 法的分類 | 感染症法により1類~5類、新型インフルエンザ等感染症などに分類される。 | 感染症分類の中でも、特に他者に感染するものが該当。 |
| 予防対策 | 病原体や感染経路に応じて異なる。個別対処が基本。 | 感染拡大を防ぐため、社会的・集団的な対応が必要。 |
「伝染病」と「感染症」は混同されがちな言葉ですが、その意味には明確な違いがあります。感染症は病原体が体内に侵入し、発症するすべての病気を指す広い概念です。その一方で、伝染病は感染症の中でも「人から人へうつる性質を持つ病気」に限定されます。
たとえば、破傷風やボツリヌス症などは感染症ですが、他者にうつることはないため伝染病には含まれません。逆に、インフルエンザや風疹は人から人へ感染するため、感染症であり同時に伝染病でもあります。
この分類は、医療現場や公衆衛生の現場でも大切な基準となっています。伝染病は感染経路の遮断やワクチンによる集団免疫など、社会全体での対応が求められるため、法的にも「感染症法」により管理の対象とされています。実際、感染症法では感染症を「1類~5類」「指定感染症」「新型インフルエンザ等感染症」などに分類し、それぞれに応じた対策が義務付けられています。
伝染病の感染経路

伝染病の拡大を防ぐためには、「どのような経路で病原体が人から人へと移るのか」を正しく理解することが不可欠です。感染経路にはいくつかのタイプがあり、それぞれに適した対策が求められます。ここでは代表的な感染経路を4つに分けて紹介します。
飛沫感染
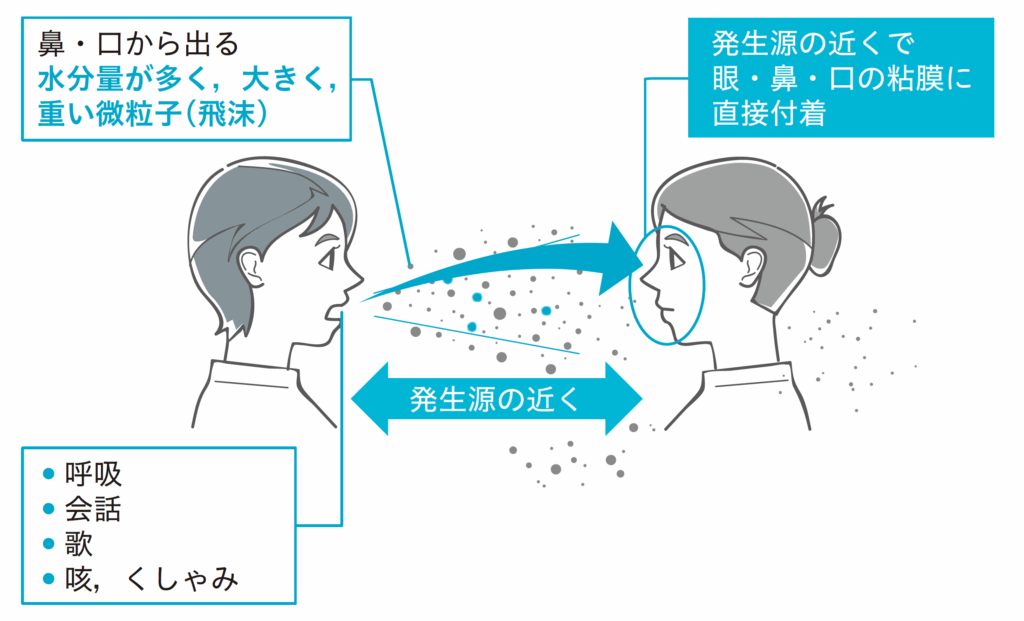
多くの人が最もイメージしやすいのが飛沫感染です。ウイルスや細菌を含んだ唾液などの小さな水滴(飛沫)が、咳やくしゃみによって空気中に飛び、それを他の人が吸い込むことで感染が成立します。感染範囲はおよそ1~2メートルとされ、マスクの着用や対面での距離の確保が感染防止につながります。
インフルエンザや新型コロナウイルス、風疹などはこの飛沫感染で広がりやすい病気です。例えば、電車やオフィスのように人が密集した環境では、感染リスクが高まります。飛沫感染を防ぐには、マスク、咳エチケット、適切な距離の保持が効果的です。
接触感染
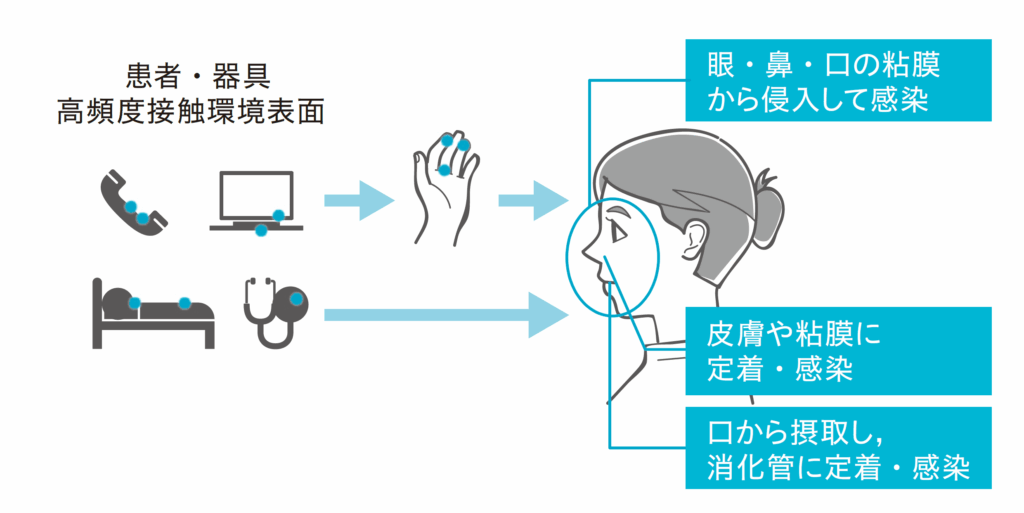
接触感染は、病原体が付着した手や物体の表面を介して感染が拡大する経路です。たとえば、感染者が触れたドアノブ、スイッチ、エレベーターのボタンなどを他の人が触れた後、その手で口や鼻、目などの粘膜に触れることで感染が起こります。
代表例として、ノロウイルスやRSウイルスが知られています。接触感染は「無意識のうちに起こる」ことが多いため、手洗いやアルコール消毒の徹底が何よりも大切です。日常生活では、公共の場所を利用した後や食事の前にしっかりと手を洗うことで、大きな予防効果が得られます。
空気感染
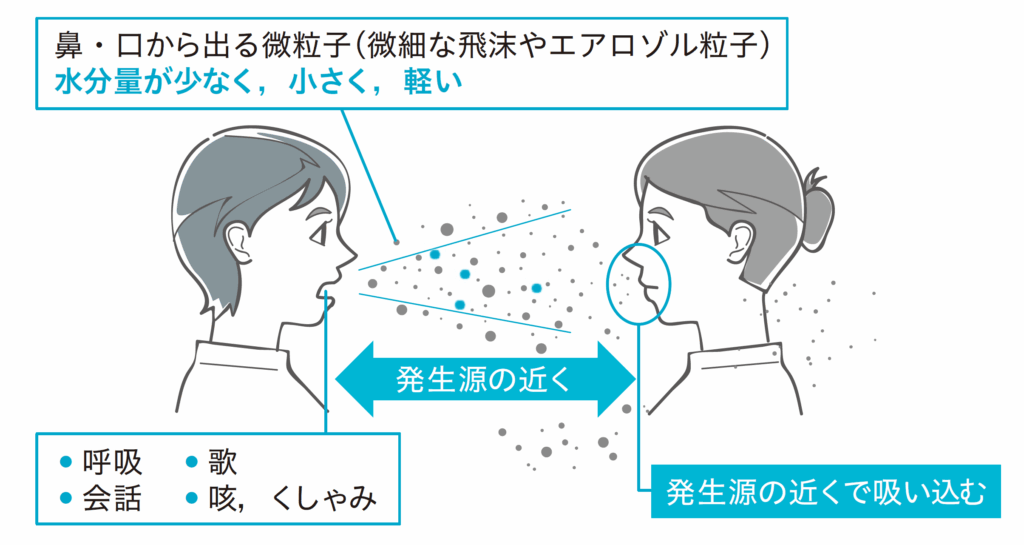
飛沫よりも微細な粒子(飛沫核)に乗って空気中に長時間漂い、離れた場所にいる人にも感染させるのが空気感染です。これは感染力が高く、同じ空間にいるだけでもリスクが生じます。
麻疹(はしか)、水痘(みずぼうそう)、結核などが空気感染する病気の代表格です。たとえば、病院の待合室や密閉された教室などでは、感染者がいなくなった後も空気中に病原体が残り、後から来た人が感染することがあります。空気感染への対策には、室内の換気が最も効果的です。また、医療現場ではN95マスクなどの高性能マスクが使われることもあります。
媒介物を通じた感染
水や食品、動物・昆虫などが媒介することで感染するケースもあります。これを「経口感染」または「媒介動物感染」と呼びます。衛生状態の悪い地域で発生することが多く、発展途上国では大切な問題です。
コレラやA型肝炎は汚染された水や食べ物を介して、デング熱やマラリアは蚊を媒介して感染します。
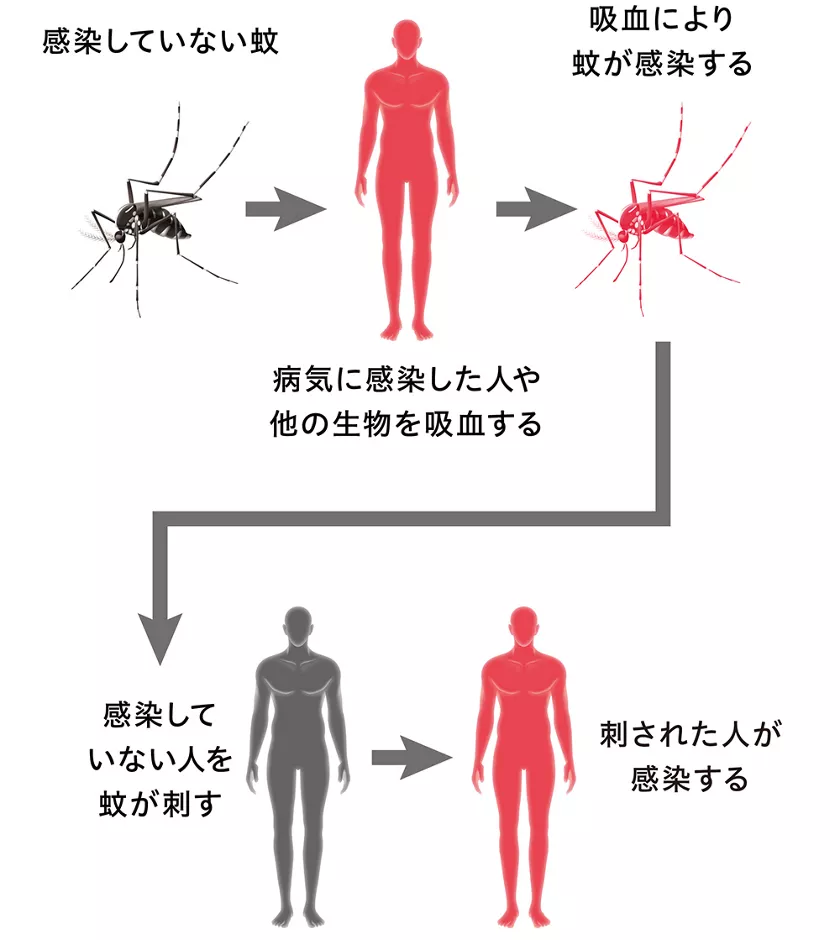
海外渡航時には飲料水の選択や食事内容、虫よけ対策などに細心の注意を払うことが求められます。また、家庭内でも調理時の加熱不足や不衛生な調理器具が感染原因になるため、食品衛生の基本を守ることが大切です。
先進国よりも途上国で伝染病が流行る理由とその原因
伝染病の発生率や死亡率は、先進国よりも途上国では顕著に高い傾向があります。これは単なる医療技術の差だけでなく、社会的・経済的・環境的な複合要因が絡んでいるためです。途上国では、衛生状態や医療体制が脆弱であることが多く、感染拡大を抑えるための基盤が整っていません。
社会インフラの未整備と公衆衛生の弱さ
途上国では、安全な水の供給や下水処理システムが未整備な地域が多く存在します。このため、糞口感染(経口的に病原体が体内に入る)による下痢性疾患や寄生虫感染が多発しています。さらに、ゴミ処理や排水システムの不備が感染源となり、蚊やハエなどの媒介生物が繁殖しやすくなる環境が広がっています。これはデング熱やマラリアなどの媒介性感染症のリスクを高める大きな要因となっています。
また、保健センターや病院の数が不足していたり、医療従事者が都市部に偏在していたりすることも課題です。都市から離れた農村部やスラムでは、初期症状が出ても診断や治療を受けられず、結果として感染の連鎖が止められなくなる事態が多発しています。
経済的困窮と教育水準の格差
もう一つの要因は、経済的な貧困です。貧困により十分な栄養が取れず、免疫力が低下した人々は感染症にかかりやすく、重症化もしやすくなります。また、ワクチンや治療薬があっても金銭的にアクセスできない人が多く、感染を抑えるための基本的な医療インフラが整備されていません。
加えて、感染症に関する知識の普及が不十分であることも挙げられます。たとえば、予防接種の重要性が理解されていなかったり、症状を自己判断で放置してしまったりするケースも多く見られます。これは識字率や学校教育のレベルが低いことに起因し、誤情報や迷信による行動が感染拡大を助長することもあります。
紛争・災害・難民問題などによる不安定な生活環境
さらに深刻なのが、政治的・地理的なリスク要因です。戦争や内戦、自然災害の被災地域では、医療インフラや公衆衛生制度が崩壊し、避難所や難民キャンプに多くの人が密集します。こうした場所では、感染症が一気に広がる危険性が高くなります。加えて、治安が不安定な状況下では、外部からの医療支援も入れにくく、地域住民が孤立することが事態をさらに悪化させます。
たとえば、JICAが支援を行っている南スーダンやバングラデシュの難民キャンプでは、コレラ、はしか、ポリオなどの集団感染リスクが常に高く、ワクチン接種キャンペーンや緊急医療体制の構築が求められています。
感染の連鎖を断つために必要な支援
これらの課題を解決するためには、単に医療物資を届けるだけでは不十分です。大切なのは、感染症予防に必要な「環境づくり」と「知識の定着」を両立させることです。たとえば、日本国際協力機構(JICA)では、上下水道の整備、学校教育での感染予防指導、地域住民による保健ボランティアの育成など、包括的な支援を行っています。
また、感染症に対する地域特有の文化的抵抗や誤解を乗り越えるためには、地域に根ざした対話と信頼構築が必要です。単なる一方的な知識の提供ではなく、現地の人々とともに課題解決を進める「協働的なアプローチ」が求められます。
世界・日本の伝染病の歴史
伝染病は、古代から現代に至るまで人類社会に多大な影響を与えてきました。医療の進歩によって多くの病気が制御可能になった一方、依然として新興・再興の感染症が発生し、世界中で深刻な被害をもたらしています。
ここでは、歴史に名を刻んだ伝染病の流行と、現代もなお私たちの生活に影を落とす主な伝染病について紹介します。
世界における伝染病の歴史
人類の歴史は、伝染病との闘いの歴史でもあります。14世紀のヨーロッパで猛威を振るった「ペスト(黒死病)」はその代表例です。ペスト菌を媒介するノミがネズミを通じて人間に感染を広げ、ヨーロッパの人口の3分の1とも言われる約2,500万人が命を落としたとされています。この大流行は社会構造を揺るがすほどの影響を与え、労働力不足から農奴制の崩壊にもつながりました。
18世紀以降には、天然痘のようなウイルス性疾患が猛威を振るいましたが、ジェンナーによる種痘の発明により、20世紀後半には撲滅が現実のものとなりました。これは、ワクチン接種が世界的に公衆衛生の柱となるきっかけにもなりました。
また、20世紀最大級のパンデミックである「スペインかぜ」も忘れてはなりません。1918年に始まったこのインフルエンザウイルスの世界的流行は、当時の戦時下などの背景も相まって、全世界で5,000万人以上の死者を出したとされています。この出来事は、感染症の情報共有や国際協力の必要性を強く認識させる契機となりました。
日本における伝染病の歴史
日本でも、古代から伝染病はたびたび猛威を振るってきました。奈良時代には「天然痘」が流行し、政権中枢にあった多くの貴族や役人が命を落としました。これをきっかけに国家事業としての疫病対策が始まりました。
明治以降、西洋医学の導入と共に、コレラ・赤痢・結核などの対策が講じられるようになりました。特に結核は「国民病」とまで呼ばれ、昭和初期まで日本人の死因の上位を占めていました。その後の衛生環境の改善やBCG接種の普及により死亡率は大幅に低下しましたが、近年は再び高齢者を中心に再増加の傾向が見られています。
近年では、新型インフルエンザ(H1N1)や新型コロナウイルス感染症(COVID-19)などのウイルス性疾患が日本でも大きな社会問題となり、私たちの暮らしや働き方に根本的な変化をもたらしました。2020年以降のマスク着用・外出自粛・ワクチン接種などの新しい生活様式は、まさに伝染病が現代社会にもたらした変化の象徴です。
日本で流行している伝染病事例
日本では医療や衛生環境が整っているにもかかわらず、毎年のように複数の伝染病が流行しています。その背景には、季節的要因、集団生活、国際的往来の増加などが挙げられます。代表的な伝染病の事例を見ていきましょう。
季節性インフルエンザ
毎年冬に流行するインフルエンザは、日本で最も一般的な伝染病のひとつです。例年、12月から3月ごろにかけて学級閉鎖が相次ぐほど感染が広がります。ウイルスはA型、B型などがあり、年によって主流の型が変わるため、予防接種は毎年受ける必要があります。
特に高齢者施設や保育園では集団感染のリスクが高く、重症化するケースも少なくありません。厚生労働省は毎年、流行前の10月頃からワクチン接種を推奨しています。
RSウイルス感染症
2023年以降、日本ではRSウイルス感染症の流行が例年より早く、かつ大規模に発生しました。このウイルスは特に0~2歳の乳幼児がかかると重症化しやすく、呼吸困難や肺炎を引き起こすおそれがあります。
保育園や小児科での感染対策強化が呼びかけられており、手指消毒やおもちゃの定期洗浄などが大切とされています。成人では軽症で済むことが多い一方、感染源となるため注意が必要です。
百日咳・風疹・麻疹の再流行
一度は撲滅されたとされる百日咳や麻疹などが再流行するケースもあります。これには「ワクチン接種率の低下」や「海外からの持ち込み」が背景にあります。特に成人での免疫低下により、無自覚のまま周囲へ感染させてしまうケースが問題視されています。
2022年には都内で風疹の集団感染が確認され、妊婦への感染リスクから社会的にも大きな問題となりました。こうした事例は、定期接種を受けていない世代への啓発と、抗体検査の推進が不可欠であることを示しています。
新型コロナウイルス感染症
2020年から世界的に大流行した新型コロナウイルスも、日本の伝染病対策の大きな転換点となりました。マスク文化の定着やリモートワークの普及、飲食業界の感染対策導入など、社会のあらゆる場面に影響を与えました。
伝染病をなくすために必要な対策
伝染病の拡大を防ぎ、人々の命と健康を守るためには、社会全体での複合的な対策が不可欠です。個人の行動変容はもちろん、医療体制の整備や公衆衛生インフラ、国際的な連携も求められます。
公衆衛生の整備と情報発信
感染拡大の初期段階で大切なのが、公衆衛生体制の整備です。感染症の発生を迅速に把握し、地域社会に正確な情報を届けることで、パニックを防ぎつつ、適切な行動を促せます。新型コロナウイルスの際には、国や自治体が感染者数や対策をこまめに更新し、行動制限やワクチン接種へと導く情報を発信しました。これにより、初期の混乱を最小限に抑えることができたケースもあります。
また、信頼性の高い情報発信にはメディアリテラシーの向上も必要です。SNS上の誤情報や差別的言説が広まらないよう、正確で科学的な根拠に基づく情報提供が社会全体に求められています。
予防接種体制の強化と国際協力
ワクチンは、感染拡大を未然に防ぐ強力な武器です。日本では、麻疹や風疹、インフルエンザなどに対する定期予防接種が行われており、その対象を拡大したり、接種率を高めたりすることが伝染病対策に直結します。特に高齢者や乳幼児、基礎疾患のある人々は重症化リスクが高いため、優先的な接種体制が大切です。
さらに、伝染病は国境を越えて拡大するため、国際的な協力体制も欠かせません。新型コロナのパンデミックでは、ワクチン開発から配布までを各国が連携し合い、COVAX(国際ワクチン共有制度)などの仕組みが構築されました。世界全体で感染症を封じ込めるためには、資源の不均衡を是正し、グローバルな公衆衛生ネットワークを維持・拡大していくことが求められます。
医療体制の強化と人材育成
いかなる感染症も、初動対応が遅れることで被害が拡大します。そのためには、地域医療機関や保健所の機能を高めるとともに、専門知識を持った医療従事者の確保と育成が欠かせません。感染症法に基づく分類に応じて、適切な入院体制や検査機器、陰圧室の整備なども必要です。
たとえば、東京都では感染症危機管理計画に基づき、定期的な研修やシミュレーションを行うなど、平時からの備えが進められています。こうした地域レベルでの対策が、いざというときの即応力を高めます。
教育と啓発による行動変容
長期的に見て最も効果的な対策は、社会全体の感染症に対する「意識の底上げ」です。学校や企業での健康教育の充実、マスク着用や手洗い・換気の習慣化、ワクチン接種の重要性理解などの啓発活動が、一人ひとりの行動変容につながります。
インフルエンザの予防では「咳エチケット」の普及が効果的だったことが証明されています。これにより、自覚症状がある人がマスクを着用する割合が上がり、感染拡大を抑える結果につながりました。
伝染病の感染を避けるために日常生活で注意すべきポイント
伝染病の拡大を防ぐためには、日々の暮らしの中での予防行動が大切です。どれほど医療が発展しても、私たち一人ひとりの行動が感染の拡大を左右します。ここでは、家庭や職場など日常生活の場面で実践できる感染予防のポイントを整理していきます。
手洗い・うがいの徹底は予防の基本
もっとも基本的で効果的な対策は、手洗いです。外出から帰ったとき、食事の前、トイレの後など、こまめに手を洗うことで、手に付着した病原体を洗い流し、体内への侵入を防げます。特に指先・親指・爪の間・手首などは洗い残しやすいため、石けんと流水を使って30秒以上かけて丁寧に洗うのが理想です。
うがいも併せて行うことで、口腔内や喉に付着した病原体の排出が期待できます。うがい薬の使用は過度にならない範囲で行い、特に帰宅直後のうがいを習慣づけるとよいでしょう。
マスク着用と咳エチケットで自分だけでなく他人への感染を防ぐ
マスクの着用は、自分を守ると同時に、他人への感染を防ぐためのマナーです。咳やくしゃみをするときに飛び散る飛沫にはウイルスや細菌が含まれており、周囲の人に病気をうつすリスクがあります。マスクはそれらを遮断し、空気中に広がるのを防ぎます。
また、咳やくしゃみが出るときはマスクがなくても手ではなく、腕の内側やハンカチで口を覆うようにしましょう。これを「咳エチケット」と呼び、公共の場ではとくに大切な行動とされています。
密集・密接・密閉を避ける生活スタイルをとる
いわゆる「3密」の回避は、近年強く意識されるようになった伝染病対策の柱のひとつです。人が密集する空間では病原体が短時間で多数に広がる危険があり、換気の悪い場所では空気中に長く漂うこともあります。これを防ぐためには、できるだけ人との距離を取り、屋内でも定期的に窓を開けて空気を入れ替えるよう心がけることが大切です。
とくに冬場は寒さのために換気が滞りがちですが、1時間に1回は5分以上の換気を行うことが推奨されています。また、会話をする際は対面ではなく斜めに位置取り、距離をとることで飛沫のリスクを下げることができます。
バランスの取れた食事と十分な睡眠で免疫力を維持
予防は外からの対策だけでなく、自分の体の中から整えることも不可欠です。栄養バランスの良い食事を心がけることで、免疫力の維持・強化が期待できます。特に、ビタミンA・C・E、亜鉛、たんぱく質などは免疫機能に関わる栄養素として知られています。
また、十分な睡眠をとることも忘れてはいけません。睡眠不足は免疫力の低下を招き、病原体への抵抗力を弱めます。大人でも1日7時間以上の睡眠を目安に、規則正しい生活を送りましょう。
体調管理と早めの受診で重症化を防ぐ
日常生活の中で自分の体調に敏感になることも、感染拡大の防止に直結します。発熱、喉の痛み、倦怠感などの異変を感じたら、無理をせず学校や仕事を休み、医療機関に相談することが大切です。早期受診により、重症化を避けられる可能性が高まり、周囲への感染も防ぐことができます。
また、体調が悪いときに無理して人と会うことは、感染の拡大リスクを高めます。自身の健康と他者の安全を守るためにも、体調不良時には休息を優先する姿勢が求められます。
伝染病に関するよくある質問
日常的によく耳にする「風邪」や「コロナウイルス」。これらが本当に伝染病にあたるのか、疑問に思う方も多いのではないでしょうか。ここでは、伝染病にまつわるよくある質問について、解説します。
風邪は伝染病?
風邪は、医学的に見て「伝染病」に分類されます。風邪の主な原因はウイルスであり、飛沫や接触によって人から人へ感染が広がるためです。代表的なウイルスには、ライノウイルスやコロナウイルス、アデノウイルスなどがあり、これらが上気道(のどや鼻)に感染し、くしゃみや咳、鼻水などの症状を引き起こします。
風邪は一般的で軽度の症状で済むことが多いため、「伝染病」としての意識が薄れがちです。しかし、保育園や学校、職場などで集団感染を引き起こすこともあることから、感染症法上も対策が求められます。特に高齢者や乳幼児、免疫力の低下している人にとっては重症化のリスクもあるため、風邪を軽視せず、手洗いや咳エチケットの徹底が必要です。
このように、風邪は「他人にうつる感染症」などで、伝染病の定義に該当します。身近だからこそ油断せず、日々の予防が大切です。
コロナも伝染病に分類される?
新型コロナウイルス感染症(COVID-19)は明確に伝染病に分類されます。これは感染症法上、2020年以降「新型インフルエンザ等感染症」として分類され、国による強い感染拡大防止策の対象となったことからも明らかです。新型コロナウイルスは飛沫感染・エアロゾル感染・接触感染など複数の経路で人から人へ感染が広がります。その感染力の強さと、重症化リスクがある点から、全世界でパンデミックを引き起こしました。
具体的な例として、陽性者の隔離、濃厚接触者の行動制限、ワクチン接種の促進など、国家的な対策が講じられました。また、2023年5月には感染症法上の位置づけが「5類感染症」へ移行されましたが、それでも依然として伝染病であることに変わりはありません。
つまり、コロナウイルス感染症は、感染力の強さ・症状の多様性・社会的影響の大きさからも、代表的な現代型の伝染病です。
インフルエンザと風邪はどう違う?
インフルエンザも伝染病に含まれますが、風邪との違いを正確に理解しておくことは大切です。インフルエンザは「インフルエンザウイルス」が原因で、突然の高熱、全身の筋肉痛、関節痛、倦怠感など、全身症状が顕著に現れます。
一方で、風邪は通常38度未満の発熱、鼻水、咳などが中心で、比較的軽症です。さらに、インフルエンザは感染力が強く、毎年数百万人規模の患者が発生することから、感染症法上「定点把握対象疾患」として全国の医療機関で監視されています。
また、予防接種が奨励されている点も大きな違いです。学校保健安全法では、インフルエンザにかかった児童生徒は解熱後2日間(幼児は3日間)登校停止が必要とされています。
風邪とインフルエンザは症状や扱いが異なるため、両者を混同せず、適切な対応が求められます。
ノロウイルスも伝染病に入る?
ノロウイルスによる感染性胃腸炎も伝染病に含まれます。原因となるウイルスが食品や手指を介して人にうつるため、集団生活の場での感染拡大リスクが高い病気です。
特に冬場に多く発生し、嘔吐や下痢、腹痛などの症状を引き起こします。感染力が非常に強いため、感染者が触れたドアノブやおもちゃ、衣類などから間接的に感染が広がることもあります。治療法として特効薬はなく、対症療法と十分な水分補給が基本です。手洗いの徹底や消毒の習慣化が、最大の予防策となります。
このように、ノロウイルスもまた代表的なウイルス性の伝染病の一つであり、適切な衛生管理が求められます。
結核は今でも伝染病?
結核も現在において依然として伝染病です。日本では毎年1万人前後の新規患者が発生しており、特に高齢者や持病のある人では再発・重症化のリスクが高くなります。結核菌は空気感染するため、マスクでは完全に防ぐことができず、長時間同じ空間にいることが感染のリスクを高めます。感染してもすぐに症状が出るとは限らず、数か月〜数年の潜伏期間を経て発症するケースもあります。
長引く咳や微熱、体重減少が見られる場合は、早期受診と検査が推奨されます。厚生労働省は結核を「2類感染症」に分類し、医師は発見した場合に必ず保健所に届け出る義務があります。結核は決して過去の病気ではなく、現代でも注意すべき伝染病です。
まとめ
伝染病とは社会全体に影響を及ぼす感染症であり、正しい知識と冷静な行動が求められます。過去の歴史からもわかるように、適切な予防策と医療体制の整備は感染拡大を防ぐ鍵となります。手洗いやマスクの着用、ワクチン接種といった基本的な対策を続けることは、自分だけでなく周囲の命を守る行動です。
そして誤情報に惑わされず、科学的根拠に基づいた判断を心がけることが、伝染病の脅威から社会を守る第一歩になります。
 NEXT WELLNESS
NEXT WELLNESS 


