育成医療は、先天性疾患や身体障害を持つ18歳未満の子どもに対し、手術や治療によって機能回復が見込まれる場合に、医療費の一部を公費で助成する制度です。育成医療のメリットは、経済的に困難な家庭でも安心して医療を受けられることにあります。
一方で、対象疾患や障害が限定されているため、すべての子どもが利用できるわけではないというデメリットも存在します。近年は、NICUの発達により医療的ケア児が増加し、保護者の負担も大きくなっていることから、制度の理解と適切な活用が一層求められています。
育成医療とは?
育成医療とは、先天性の疾患や身体障害を持つ18歳未満の子どもを対象とした公的支援制度です。医療によって機能の回復が期待できると診断された場合、手術や治療にかかる費用の一部が国や自治体から助成されます。この制度の大きな特徴は、「障害や疾患の改善」が目的であり、支援の対象が医学的に限定されている点にあります。
具体的には、先天性心疾患に対する心臓手術、口唇口蓋裂の形成手術、先天性股関節脱臼の矯正治療などが例として挙げられます。これらは重い症状であり、長期的な医療支援が必要となることが多いため、保護者の経済的負担を軽減する目的で制度が設けられています。
子どもに関する医療制度のなかでも、特に「育成医療」は、重度の疾患や障害を持つ子どもたちにとって重要な支えとなっています。
育成医療と子ども医療との違い
育成医療と子ども医療(たとえば乳幼児医療費助成制度)は、どちらも子どもが必要な医療を受けられるように支援する制度ですが、その目的や対象範囲には明確な違いがあります。保護者が正しく制度を理解することは、子どもに適切な医療を受けさせるためにとても大切です。
| 比較項目 | 育成医療 | 子ども医療(乳幼児医療費助成など) |
|---|---|---|
| 制度の目的 | 障害や先天性疾患の治療による機能回復の支援 | 子どもの日常的な医療費負担の軽減 |
| 対象年齢 | 18歳未満 | 自治体ごとに異なる(例:0〜中学生、18歳未満など) |
| 対象となる子ども | 身体障害・先天性疾患などで医学的に治療が必要な子ども | すべての子ども(病気・けがの有無を問わない) |
| 対象となる医療内容 | 特定の疾患に対する治療・手術(例:心臓手術など) | 通院・入院・軽度なけが・発熱・予防接種など |
| 費用助成の範囲 | 高額な医療費の一部を国・自治体が助成 | 医療機関の自己負担額の一部または全額を自治体が助成 |
| 所得制限 | あり(ただし高額医療が前提のため幅がある) | 自治体によってあり・なしが異なる |
| 手続き | 医師の診断書・指定医療機関での申請が必要 | 原則、自治体への申請(乳児医療証の交付など) |
| 実施主体 | 国および自治体 | 自治体(市区町村) |
| 特記事項 | 制度利用には「指定医療機関」での受診が必要 | 引っ越しにより制度内容が変わる可能性あり |
子ども医療(乳幼児医療費助成など)は、疾患の重さや種類に関係なく、すべての子どもを対象とした医療費助成制度です。日常的な診療や軽度のけが、予防接種、発熱や風邪などの一般的な治療が支援対象となり、通院や入院時の自己負担分が軽減または無料になるケースもあります。
この制度は、医療費を理由に子どもが受診を控えることがないように設けられたものであり、保護者の経済的安心にもつながります。ただし、助成の内容や対象年齢、所得制限の有無は各自治体によって異なり、引っ越しによって制度内容が変わることもあるため注意が必要です。
このように、育成医療と子ども医療は、どちらも子どもを守るための制度ではありますが、その性質や支援の対象には大きな違いがあります。育成医療は、障害や特定の疾患により長期治療が必要な子どもを対象に、「医療による機能回復」を目的とした制度です。一方、子ども医療は、健康全般を支えるための制度であり、「日常的な診療や治療の費用を抑える」ことが目的となっています。
育成医療の自己負担額
育成医療を利用する際の医療費は、基本的に自己負担が1割に抑えられています。これは、通常の健康保険と比べてもかなり少ない金額です。ただし、この1割負担にも「月ごとの上限額」が決められていて、家庭の収入によって実際に支払う金額が変わります。
たとえば、生活保護を受けている家庭は自己負担がゼロになり、住民税がかからない家庭も月に数千円程度の負担で済みます。一般的な収入の家庭でも、負担額の上限はおおむね月2万円以内となっており、高額な医療費がかかる場合でも安心して治療を続けることができます。
このように、育成医療の制度は「経済的な理由で必要な治療をあきらめてほしくない」という考えに基づいて作られています。特に、長く続く治療が必要な子どもや重い病気を抱える家庭にとって、心強い支援となる制度です。
たとえば、以下のような区分があります:
| 世帯の区分 | 自己負担の上限(月額) |
|---|---|
| 生活保護受給世帯 | 0円 |
| 市町村民税非課税世帯 | 2,500円〜5,000円程度 |
| 一般所得層 | 最大20,000円程度(疾患による) |
育成医療では所得が低い世帯ほど自己負担額が軽減されるよう、配慮された制度設計がなされています。さらに、「重度かつ継続的な障害」に該当する場合には、より優遇された自己負担上限額が適用されるケースもあります。たとえば、腎不全により長期の透析治療が必要な子どもや、慢性的に人工呼吸管理を受けている子どもが対象となります。
この制度の背景には、「医療費の負担が理由で、必要な治療をあきらめてほしくない」という明確な理念があります。経済的な事情によって治療を断念せざるを得ない家庭を減らすために、育成医療では所得区分に応じた助成枠が設けられており、実質的な負担を軽減する仕組みが整備されています。
この仕組みによって、保護者は子どもにとって必要不可欠な手術や治療を、経済的に無理なく継続して受けさせることが可能になります。命や生活の質に関わる医療を安定的に受けられるという点は、育成医療の大きなメリットと言えるでしょう。
ただし、この制度を利用するには、主治医による「育成医療意見書」の作成や、所得を証明する書類、申請書などの提出が必要です。審査や書類準備にはある程度の時間がかかるため、治療開始のスケジュールにあわせて、早めの準備を心がけることが重要です。
育成医療は、重度の疾患や障害を持つ子どもとその家族に対し、医療へのアクセスと経済的支援を提供する制度です。子ども医療制度との違いや、自己負担の仕組みを正しく理解することで、必要な支援を確実に受けることができ、将来の自立や社会参加にもつながっていきます。
育成医療の対象となる疾患・障害区分
育成医療の対象となる疾患や障害は、あらゆる医療行為が支援されるわけではなく、「医療によって機能の回復が見込まれる」と判断されたケースに限られます。ここでは、具体的にどのような疾患や障害が対象となり、それに対してどのような医療が提供されているのかを見ていきましょう。
主な対象疾患とその医療内容
育成医療は、すべての病気や障害が対象となるわけではありません。制度の対象となるのは、「医療によって身体機能の回復が見込まれる先天性または慢性の疾患・障害」に限られています。これは、厚生労働省が定めた基準に基づいて判断されます。
たとえば、以下のような疾患が代表的な対象です。
- 心臓病(先天性心疾患など):心室中隔欠損症などに対する外科手術が含まれます。
- 腎臓疾患:慢性腎不全の子どもに対して行われる透析治療や腎移植の前段階の医療が対象です。
- 肝疾患:肝不全に対する内科的・外科的治療が該当します。
- 小腸機能障害:腸が短いために栄養がうまく吸収できない場合の栄養管理治療などが含まれます。
- 免疫機能障害:原発性免疫不全症に対する薬物療法や骨髄移植などが対象になります。
これらの疾患については、主治医による「育成医療意見書」の提出が必要です。この意見書が審査を通ることで、自己負担の軽減措置が適用されます。
障害区分別の具体的な適用例
育成医療の対象は、病名だけでなく「障害の種類」によっても分類されています。以下に、代表的な障害区分とその医療行為の例を紹介します。
| 障害区分 | 主な疾患・治療内容 |
|---|---|
| 視覚障害 | 先天性白内障や緑内障に対する手術 |
| 聴覚障害 | 耳の奇形や感音性難聴に対する補聴器適合や人工内耳の装着 |
| 言語障害 | 口蓋裂による発音障害に対する矯正手術や言語訓練 |
| 肢体不自由 | 先天性股関節脱臼や側弯症などに対する手術、装具の使用 |
| 内部障害 | 呼吸器・消化器・循環器に構造的異常がある場合の治療 |
これらの医療行為は、できるだけ早い段階で行うことで、成長や発達において大きな支援となります。障害の進行を防ぎ、将来的な生活の質を高める効果が期待されます。
育成医療が注目されている背景と現状
育成医療がなぜ重要視されているのかを理解するには、まず近年の医療や社会の変化に注目する必要があります。子どもを取り巻く医療環境が大きく変化する中で、育成医療の役割も大きくなっています。
一方で、育成医療の運用にはいくつかの課題もあります。なかでも、次のような点が指摘されています。
自治体ごとの運用の違い
育成医療は国の制度ですが、実際の運用は市区町村の自治体ごとに任されています。そのため、同じような申請内容であっても、自治体によって対応や審査の基準にばらつきが見られることがあります。たとえば、申請受付の頻度や必要書類、相談窓口の体制などが地域によって異なり、申請者の負担に差が生じているのが現状です。こうした地域差は、本来平等に受けられるべき医療支援へのアクセスに不公平をもたらす要因となっています。
指定医療機関の偏在
育成医療を受けられる「指定医療機関」は、都市部に集中している傾向があります。これは、専門的な設備や医師がそろっている病院が地方よりも都市に多いことが一因です。地方に住む家庭にとっては、通院や入院のために遠方の医療機関へ移動せざるを得ない場合もあり、交通費や時間的負担が大きくなることがあります。また、近隣に対応可能な医療機関が存在しないことから、必要な医療が受けにくいという不安も根強く残っています。
制度の認知度不足
育成医療制度自体の認知度が低いことも大きな課題です。必要な支援があるにもかかわらず、その存在を知らずに制度を利用できていない家庭が多く存在します。また、申請手続きの流れや必要書類の内容が複雑で、制度を知っていても利用を断念するケースも見られます。とくに初めて申請する保護者にとっては、専門用語や書式の多さが心理的なハードルとなりやすく、情報提供のあり方が問われています。
こうした課題に対応するため、一部の自治体では、申請書類の簡素化、相談窓口の拡充、医療機関との情報連携など、利用者の利便性向上に取り組んでいます。
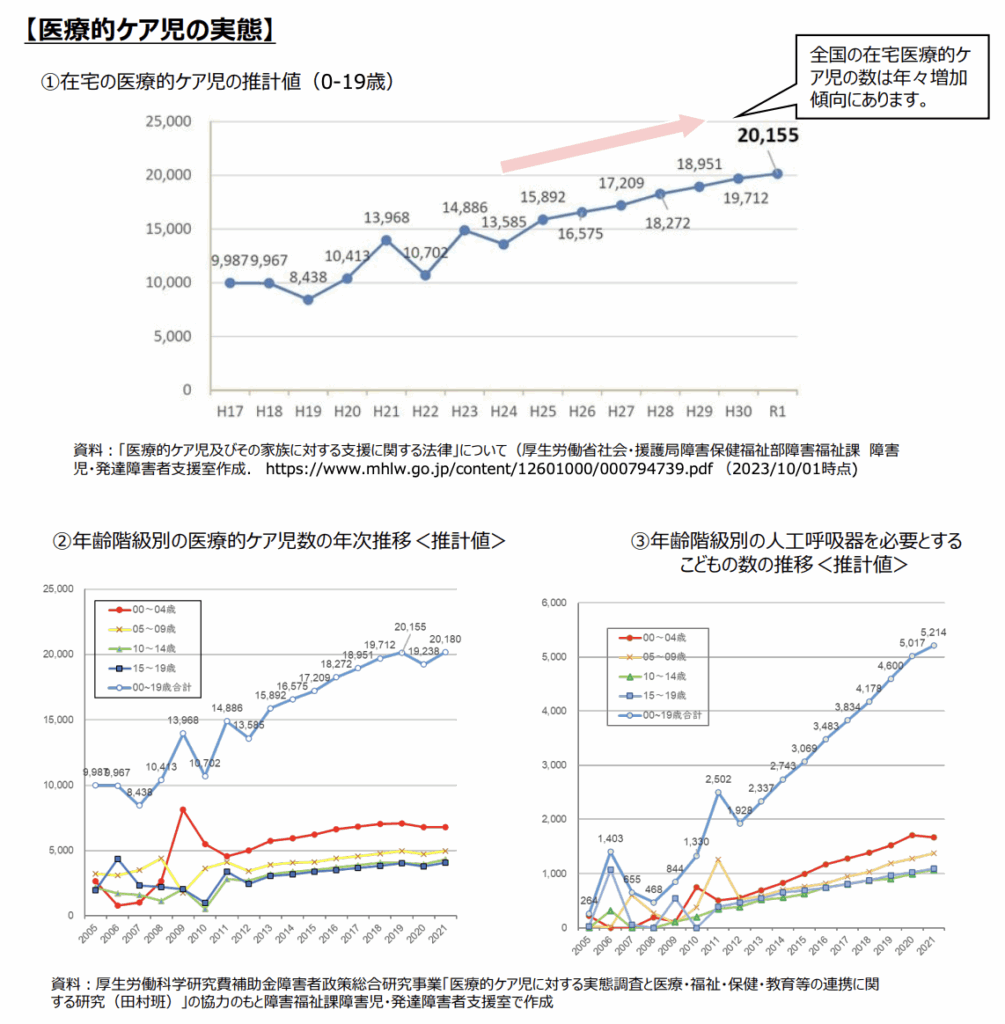
医療的ケア児が増加している理由
近年、「医療的ケア児」と呼ばれる、日常的に医療行為を必要とする子どもが増加しています。この背景には、NICU(新生児集中治療室)などの医療技術の進歩により、重い疾患や早産児の命が救われるケースが増えたことがあります。
こうした子どもたちは、退院後も自宅で吸引、経管栄養、酸素療法などの支援を受けながら生活しています。当然、家族の精神的・経済的な負担も大きくなるため、行政による医療費助成やサポート体制の充実が強く求められています。
育成医療は、このような医療的ケア児を支えるための重要な制度の一つです。今後も制度の柔軟な運用や支援範囲の拡大が必要とされています。
育成医療の申請の流れ・必要書類
育成医療の支援を受けるには、まず自治体へ申請し、承認を得ることが必要です。申請の手続きは全国的に共通していますが、細かな運用や提出書類の詳細は自治体ごとに異なる場合があります。そのため、手続きを円滑に進めるには、早い段階でお住まいの自治体の福祉窓口に相談することが重要です。
以下では、育成医療の一般的な申請の流れと、必要書類について詳しく解説します。
一般的な申請の流れ
育成医療の申請手続きは、次の5つのステップで進行します。
- 指定医療機関の受診
まずは、育成医療の対象となる「指定医療機関」を受診します。指定医療機関とは、厚生労働省または都道府県知事が指定した、一定の基準を満たす病院・診療所のことです。診察の結果、医師が「この治療によって機能改善の見込みがある」と判断した場合、育成医療に関する「意見書(医師作成)」が作成されます。 - 必要書類の準備
育成医療意見書のほか、保護者の収入状況を示す所得証明書、対象児の健康保険証の写しなどを準備します。書類は不備がないよう、事前に自治体の公式サイトや窓口で確認しておくと安心です。 - 自治体窓口での申請
準備した書類一式を市区町村の福祉担当窓口に提出します。提出時に、担当者から追加の確認事項や書類の説明を受けることもあります。提出後、自治体による審査が開始されます。 - 審査と通知
申請書類がすべて揃っており、内容にも問題がなければ、自治体は「支給決定通知書」を発行します。通常、申請から通知までに1〜2週間程度かかりますが、混雑状況や審査内容によっては1か月以上かかることもあるため、早めの対応が望まれます。 - 治療開始と助成の適用
通知書を受け取ったら、指定医療機関で治療を開始することができます。この時点から医療費の助成が適用され、原則1割の自己負担で治療を受けられます。所得状況に応じて、月額自己負担上限額も設定されているため、高額な医療が必要な場合でも安心して治療を継続できます。
治療の開始を急ぐ場合は、医療機関と自治体が連携し、先に診療を行うケースもあります。その場合でも、後日必ず正式な申請手続きを行う必要があります。
提出が必要な主な書類
育成医療の申請には、いくつかの基本的な書類の提出が求められます。ここでは代表的なものを紹介しますが、自治体によっては追加書類が必要な場合もあるため、必ず事前確認を行いましょう。
| 書類の種類 | 内容 |
|---|---|
| 育成医療給付申請書 | 保護者が記入する用紙で、氏名・住所・病名・医療内容などを記載します。 |
| 育成医療意見書 | 指定医療機関の医師が作成し、疾患や治療の必要性、治療方針が記載されます。 |
| 世帯の所得証明書 | 市町村民税の課税証明書など。世帯全体の収入状況を把握し、自己負担額を決定するために使われます。 |
| 健康保険証の写し | 対象となるお子さんが加入している保険の内容を確認するために提出します。 |
| 印鑑 | 一部の自治体では押印が求められる場合がありますので、念のため持参しましょう。 |
また、自治体によっては「マイナンバーの記載」や「本人確認書類(運転免許証やマイナンバーカードなど)」の提出が求められることもあります。これらの情報が不足している場合、申請が受理されないこともあるため、提出前に自治体のチェックリストや公式ガイドを確認するのが望ましいです。
育成医療に関するよくある質問
育成医療の制度はとても有益ですが、内容がやや複雑であるため、保護者の方から多くの疑問が寄せられています。ここでは、実際に寄せられることの多い質問をピックアップし、わかりやすく回答をまとめました。制度を正しく理解し、スムーズに利用するための参考にしてください。
対象となる病気以外でも、育成医療を申請できますか?
原則として対象外の病気では申請できません。
育成医療は、厚生労働省が定めた「特定の疾患・障害」に限定して助成される制度です。たとえば、風邪や骨折、軽度のアレルギーなど、一般的で一時的な疾患は対象外です。
ただし、症状が重篤で治療が長期に及ぶケースでは、医師の診断により例外的に対象となることもあります。判断のポイントは「医療によって機能の改善が見込まれるかどうか」です。制度の対象となるか不明な場合は、まず指定医療機関の医師に相談することが重要です。
申請から支給決定までにどれくらい時間がかかりますか?
通常は2週間から1か月程度が目安です。
申請書類に不備がなければ比較的スムーズに審査が進みますが、自治体によって処理期間にばらつきがあります。申請件数が多くなる年度末や、医療内容の確認に時間がかかるケースでは、1か月以上かかることもあります。早めに申請を行い、必要に応じて医療機関とも調整を進めておくと安心です。とくに治療開始時期が決まっている場合は、スケジュールに余裕を持った行動が求められます。
制度を利用するには所得制限がありますか?
所得に応じて自己負担額の上限が設定されています。
育成医療はすべての家庭に開かれた制度ですが、実際の医療費負担は世帯の所得水準によって異なります。たとえば、生活保護を受けている世帯では自己負担はゼロ円、非課税世帯は2,500〜5,000円程度、一般所得層では最大で20,000円程度が上限になります。このように、家庭の経済状況に応じて費用負担が調整されることで、必要な治療を経済的理由であきらめることがないよう制度が設計されています。
自治体によって制度の内容は違いますか?
基本的な制度内容は全国共通ですが、運用面での違いはあります。
育成医療は国の制度として統一されていますが、実際の申請窓口や運用方法は各市区町村が担当しています。そのため、提出書類の記入方法や、必要書類の細かな内容、相談窓口の対応体制などには地域差があるのが実情です。
また、指定医療機関の数や分布も自治体によって異なります。とくに地方では、通院可能な医療機関が限られており、治療の選択肢が少ないといった課題も見られます。制度利用を検討する際は、早めにお住まいの地域の担当窓口に確認をとるようにしましょう。
途中で引っ越した場合、制度の継続はどうなりますか?
原則として、転居先の自治体で再申請が必要です。
育成医療は各自治体が窓口となる制度のため、引っ越しによって住所が変わると、申請も一度終了扱いとなります。そのため、新たな自治体で改めて手続きを行わなければなりません。
継続して治療を受ける場合は、引っ越し前に現在の自治体で手続きの終了準備を行い、転居先ではできるだけ早く再申請を行うことが重要です。事前に新旧両方の自治体に相談し、受給期間が途切れないよう調整することをおすすめします。
育成医療の対象は何歳までですか?
育成医療は、身体に障害がある、または将来的に障害を残すおそれのある子どもを対象とした制度です。この制度の対象年齢は、基本的に「18歳未満」とされています。ただし、申請時に18歳未満であれば、たとえ治療や手術が18歳を過ぎてから実施される場合でも、認定されていれば支給対象となります。
一方で、自治体によっては受付締切や判断基準に違いがあることもあるため、18歳に近い年齢での申請を予定している場合は、事前に居住地の窓口で確認することが重要です。とくに高校卒業前のタイミングでは、早めに準備を進めることでスムーズな利用が可能になります。
育成医療と子ども医療を併用することはできますか?
育成医療と自治体が独自に提供している「子ども医療費助成制度」は、併用が認められています。育成医療では、対象となる治療に対して自己負担の軽減措置が適用されますが、その負担分を子ども医療の助成によってさらに軽くすることが可能です。
たとえば、育成医療によって3割の自己負担が1割に軽減された場合でも、その1割分について自治体の子ども医療助成でカバーされることがあります。実際の取り扱いは自治体によって異なるため、併用を検討する際には医療機関や役所に具体的な内容を相談することが大切です。上手に制度を活用することで、家庭の経済的な負担を大きく軽減できます。
まとめ
育成医療は、先天性疾患や身体障害など、医療によって機能回復が見込まれる18歳未満の子どもを対象に、医療費を助成する制度です。正式には「自立支援医療(育成医療)」と呼ばれ、心疾患、聴覚障害、肢体不自由などの重度の疾患・障害に対応しています。
制度の利用には、指定医による診断書(育成医療意見書)の提出と、各市区町村への申請が必要です。支給決定後に交付される「受給者証」によって、指定医療機関で助成を受けることができます。自己負担額は所得に応じて上限が設定されており、生活保護世帯では0円、一般世帯でも月額2万円程度に抑えられるため、家計に大きな負担をかけずに治療が受けられます。
また、子ども医療費助成制度との併用や、転居時の再申請、年度更新など、手続きに関する注意点もあります。育成医療を活用するには、正確な情報収集と早めの準備が不可欠です。医師から制度利用を勧められた場合や、対象疾患が疑われる場合は、まず自治体窓口に相談して、制度を上手に活用していきましょう。