感染症は、ウイルスや細菌などの病原体が体内に侵入することで発症する疾患の総称であり、インフルエンザやノロウイルスなどの身近なものから、新型コロナウイルスのような世界的流行を引き起こすものまで多岐にわたります。
感染症の最大のメリットは、予防や初期対応によって重症化を防げる点にあります。ワクチン接種や手洗い、換気などの基本的な行動でも十分な効果を発揮します。
一方で、感染経路や症状が多様なため、誤った対策や情報不足が感染拡大を招くリスクがあるというデメリットも存在します。本記事では、感染症の定義や分類、種類、症法に基づく制度、感染症学会の知見、心内膜炎などの代表疾患、そして英語での表記との違いまでをわかりやすく解説します。
感染症とは?
感染症とは、ウイルス・細菌・真菌(カビ)・寄生虫などの病原体が体内に侵入し、定着・増殖することで発症する病気の総称です。これらの病原体は、体液や飛沫、接触などを通じて人から人へと感染を広げることがあります。
病原体にはいくつかの種類があり、それぞれ異なる特徴を持ちます。たとえば、ウイルスは小さく、自己増殖ができないため、生きた細胞に寄生して増殖します。インフルエンザウイルスや新型コロナウイルスが代表的です。細菌は自己増殖が可能な微生物で、食中毒や結核の原因となります。真菌はカビの一種で、カンジダ症などの皮膚・粘膜感染症を引き起こします。さらに、寄生虫による感染症もあり、海外ではマラリアなどが代表例です。
これらの病原体は、体の免疫力が弱っている時に感染・発症しやすく、また感染経路や症状も異なります。そのため、感染症に対する正確な理解と適切な対策が必要不可欠です。
参考:感染症の基礎知識 | 内閣感染症危機管理統括庁ホームページ
感染症の分類と日本の感染症法に基づく違い
感染症にはさまざまなタイプが存在しており、その性質や広がり方、原因となる微生物の種類によって分類されます。こうした分類は、感染症への理解を深め、的確な予防や治療に役立つだけでなく、社会全体での対策や行政の対応指針を決定する上でも大切です。
特に日本では、「感染症の予防及び感染症の患者に対する医療に関する法律」、通称「感染症法」に基づき、感染症を法律上の危険度や感染拡大リスクによって1類から5類までに分類しています。これにより、感染症が発生した際の対応方針や措置が迅速かつ適切に行える仕組みが整えられています。
本章では、感染経路別の分類、病原体別の分類、そして日本の感染症法に基づく法的分類の3つの観点から感染症を詳しく解説します。
感染症と伝染病の違い
私たちは日常的に「感染症」や「伝染病」という言葉を耳にしますが、同じ意味で使われることも多く、混同しやすい言葉です。実際には両者には明確な違いがあります。感染症は病原体が体内に入り発症するすべての病気を指し、他人にうつらない場合も含まれます。一方、伝染病はその中でも他者にうつる可能性のある病気を指します。
この章では、両者の違いを具体例とともにわかりやすく解説します。
感染症
感染症とは、細菌・ウイルス・真菌・寄生虫などの病原体が体内に侵入し、増殖することで発症する病気の総称です。特徴として、必ずしも他者にうつるわけではなく、個人の体内で症状が出る場合も含まれます。たとえば、破傷風やヘルペス、帯状疱疹などは感染症に分類されます。
感染症という言葉は、病原体の種類や感染経路にかかわらず広く使われ、現代の医学や公衆衛生では標準的な表現となっています。予防や治療にはワクチン接種や抗菌薬の使用、衛生管理が基本となります。
伝染病
伝染病とは、感染症のうち、他者にうつる可能性のある病気を指します。咳やくしゃみ、接触、飲食物などを介して人から人へ広がる病気が該当します。代表例としては、インフルエンザ、麻疹、結核、コレラなどがあります。伝染病は公衆衛生上特に注意が必要で、流行を防ぐために予防接種、隔離、手洗い、マスクなどの対策が取られます。
現代では「伝染病」という言葉はやや古い印象があり、一般的には「感染症」とまとめて呼ばれることも多くなっています。
感染経路別分類
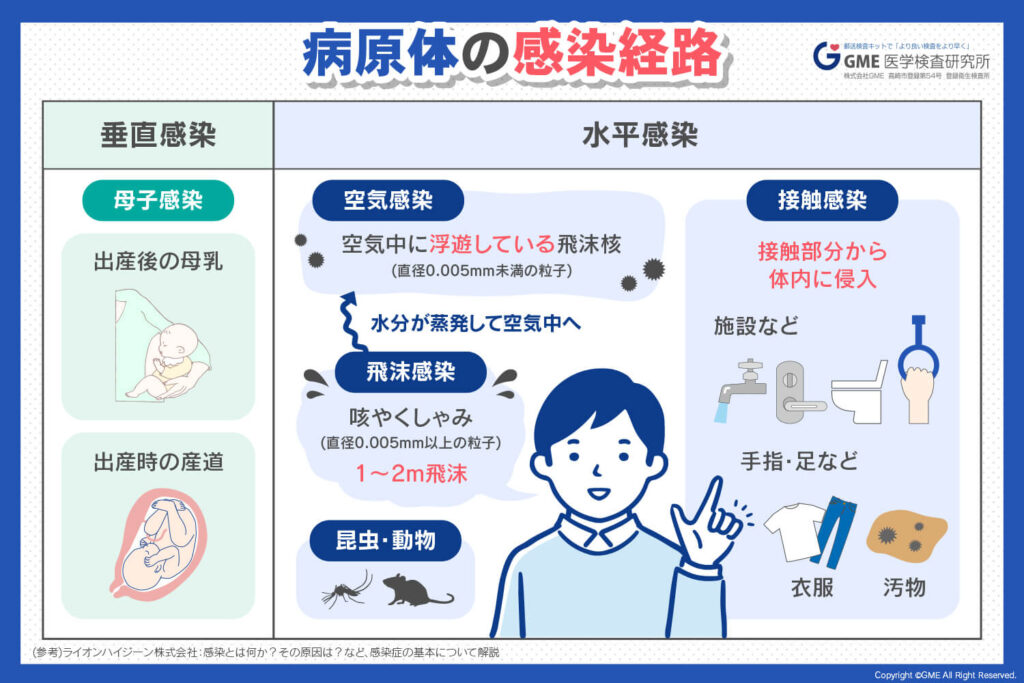
感染症が人から人へ、あるいは動物から人へと広がる際には、どのような経路を通じて感染するかが極めて大切な情報となります。感染経路は、感染症の性質を理解するための基本であり、それぞれの経路に応じた予防策を対策することが求められます。
飛沫感染
飛沫感染は、咳やくしゃみ、会話などで飛び散る唾液や鼻水の飛沫を介して感染する経路です。飛沫の粒子は比較的大きく、距離が離れると空気中に長く漂わないのが特徴です。インフルエンザや風邪(一般的なかぜウイルス)、百日咳などが代表的な例です。予防にはマスクの着用や咳エチケット、室内換気、人との距離の確保が有効で、季節性流行の際には特に重要な対策となります。
接触感染
接触感染は、感染者が触れた物や皮膚を介して病原体が伝わる経路です。手すりやドアノブ、タオル、衣類などを通じて感染する場合が多く、手指衛生が非常に重要です。代表的な感染症には、ノロウイルスによる胃腸炎や水痘(みずぼうそう)、MRSA(耐性菌)による感染症などがあります。こまめな手洗いやアルコール消毒、共有物の清掃が有効な予防策です。
空気感染
空気感染は、微細な病原体を含む飛沫核が長時間空気中を漂い、吸い込むことで感染する経路です。粒子が小さいため、距離や換気の影響を受けにくく、感染力が高い場合があります。結核や麻疹、風疹などが代表例です。予防には、マスクの着用、十分な換気、空気清浄機の利用、感染者の隔離などが重要です。
媒介感染(ベクター感染)
媒介感染は、蚊やダニ、ノミなどの生物が病原体を媒介して人に感染させる経路です。マラリア、デング熱、日本脳炎などが代表的です。媒介生物が生息する環境や季節に注意が必要で、防蚊ネット、虫よけスプレー、蚊の発生源対策などが予防策となります。地域や旅行先によってリスクが異なるため、情報収集と予防対策が欠かせません。
経口感染
経口感染は、汚染された食べ物や水を口から摂取することで感染する経路です。食中毒やコレラ、サルモネラ感染症、ノロウイルス感染などが該当します。調理や飲食物の衛生管理、手洗い、加熱処理が予防の基本です。特に生水や生ものを避ける、調理器具や食器を清潔に保つことが重要です。
病原体別分類
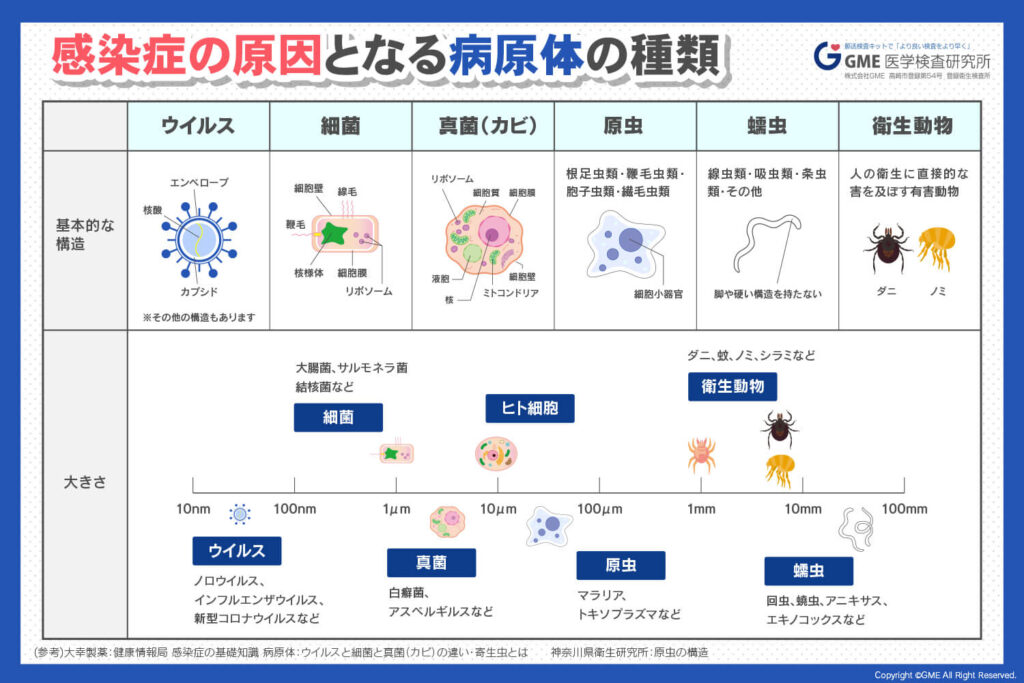
感染症の原因となる病原体は、大きく分けてウイルス、細菌、真菌、寄生虫の4つに分類されます。これらの病原体は、それぞれ異なる性質を持ち、体内での振る舞い方や治療法も大きく異なります。
| 病原体の種類 | 主な特徴 | 代表的な疾患・例 | 主な治療法・対策 |
|---|---|---|---|
| ウイルス | 非常に小さく、自力で増殖できず、宿主細胞を利用して増殖する | 新型コロナウイルス感染症、インフルエンザ、B型肝炎など | ワクチン、抗ウイルス薬 |
| 細菌 | ウイルスより大きく、自力で増殖可能 | 結核、大腸菌感染症、ブドウ球菌感染症など | 抗生物質(ただし薬剤耐性菌に注意) |
| 真菌 | カビの一種で、皮膚・口腔内・消化管などに感染 | 水虫(白癬)、口腔カンジダ症など | 抗真菌薬 |
| 寄生虫 | 宿主の体内で栄養を奪い成長・増殖する | マラリア、回虫症、条虫症など | 駆虫薬、予防(蚊よけなど) |
以下にそれぞれの病原体の特徴や代表的な疾患について説明します。
ウイルス感染症
ウイルス感染症は、ウイルスが体内の細胞に侵入し増殖することで起こる病気です。インフルエンザ、風疹、麻疹、COVID-19などが代表例です。抗ウイルス薬やワクチンによる予防が中心で、症状の緩和や重症化予防に役立ちます。
ウイルスは細菌と異なり自己増殖できないため、感染予防には手洗い、マスク、換気などの感染経路対策が特に重要です。流行時には集団感染を防ぐための社会的対応も必要です。
細菌感染症
細菌感染症は、細菌が体内に侵入して増殖することで発症する病気です。代表例には、結核、肺炎、百日咳、尿路感染症などがあります。抗生物質による治療が基本で、早期の診断と適切な投薬が重要です。また、細菌は環境中でも生き残るものがあり、手洗いや衛生管理、食品の加熱などの予防策が効果的です。耐性菌の増加が問題となっており、抗生物質の乱用を避けることも重要な課題です。
真菌感染症
真菌感染症は、カビや酵母といった真菌によって引き起こされる病気です。皮膚や爪の白癬(水虫)、カンジダ症、アスペルギルス症などが代表例です。真菌は湿気の多い環境で繁殖しやすく、皮膚や呼吸器に感染することがあります。治療には抗真菌薬が用いられ、長期投与が必要な場合もあります。予防には清潔な環境、適切な換気、皮膚の乾燥保持が重要です。
寄生虫感染症
寄生虫感染症は、体内に寄生する原虫や線虫などによって発症する病気です。マラリア、アメーバ赤痢、腸管寄生虫症などが代表例です。多くは感染経路が食品や水、媒介生物を介するため、衛生管理や予防策が重要です。治療には駆虫薬が用いられます。特に発展途上国や熱帯地域では流行が問題となっており、生活環境の改善や予防教育が感染拡大防止の鍵となります。
感染症法に基づく1類〜5類の制度とその違い
日本の感染症対策は、「感染症の予防及び感染症の患者に対する医療に関する法律」(感染症法)に基づき、感染症の性質や重篤度、社会的影響度に応じて、1類から5類までの分類が設けられています。この制度は、感染症の発生時に迅速かつ適切な公衆衛生措置を対策するための基準として活用されており、それぞれの類型には異なる対応方針や法的義務が設定されています。
1類感染症|最も危険度が高く厳重な措置が必要
1類感染症は、感染した場合に重篤な症状を引き起こし、かつ他者への感染力も極めて強いものとされます。社会全体に対する影響が甚大なため、国による強制的な入院措置や隔離が義務づけられています。
<対象となる感染症>
・エボラ出血熱
・マールブルグ病
・ペスト
など
いずれも致死率が高く、国内での発生が確認されれば緊急事態として取り扱われます。患者だけでなく濃厚接触者への検疫や行動制限も行われるなど、厳重な対策が講じられるのが特徴です。
2類感染症|重篤かつ集団感染の恐れがある疾患
2類感染症は、生命に関わる重い症状を引き起こすだけでなく、特に集団内での感染拡大リスクが高いとされる感染症です。患者は原則として指定された医療機関に入院する必要があり、必要に応じて就業制限などの行政措置もとられます。
<代表的な感染症>
・結核
・SARS(重症急性呼吸器症候群)
・鳥インフルエンザ(H5N1型)
など
これらは空気感染や飛沫感染によって容易に広がるため、早期の診断と隔離対応が大切とされています。
3類感染症|特定業種への業務制限が行われる疾患
3類感染症は、患者自身の重症度は比較的低いものの、食品を扱う職業など特定の業種を通じて社会的に大きな影響を及ぼす恐れがある感染症です。このため、感染が確認された場合には、食品関係業や給食施設などでの業務従事が一時的に制限されることがあります。
<対象となる感染症>
・コレラ
・腸管出血性大腸菌感染症(O-157)
・腸チフス
・パラチフス
・細菌性赤痢
など
上記の感染症は、経口感染が中心であるため、衛生環境の整備が不可欠です。
4類感染症|動物や自然界との接点で感染するリスクがある疾患
4類感染症は、動物や自然界に存在する病原体が媒介されることで人に感染するものを対象としています。いわゆる人獣共通感染症(ズーノーシス)も含まれます。
この類型に該当する感染症の多くは、蚊・ダニなどを介した媒介動物感染、あるいは野生動物との接触を通じて発症します。
<代表的な感染症>
・日本脳炎
・デング熱
・狂犬病
・ウエストナイル熱
など
4類感染症では、発生状況を迅速に把握するため、医師による届出義務が課されており、自治体は状況に応じた広報・注意喚起を行います。
5類感染症|定点観測により流行状況を把握する疾患
5類感染症は、個人への危険性は比較的低いものの、社会全体の公衆衛生管理上、その流行状況を把握しておく必要がある感染症です。
<代表的な感染症>
・インフルエンザ
・風疹
・麻疹(はしか)
・梅毒
・咽頭結膜熱
など
5類感染症では、定点医療機関からの定期的な報告が求められ、これにより地域別の流行動向がグラフ化されるなど、疫学的な監視に活用されています。近年では新型コロナウイルス感染症が2023年5月に5類へ移行したことでも、この分類が注目を集めました。
参考:感染症 – Wikipedia
参考:指定感染症・新感染症・1~5類感染症
世界の感染症の現状と課題
世界では今なお感染症による健康被害が深刻な状況にあります。とくに医療体制が脆弱な国や地域では、感染の拡大を防ぐための対策が不十分であり、予防接種や適切な治療が行き届いていない現状があります。
新興感染症や再興感染症と呼ばれるものも増えており、国際社会全体での対応が求められています。
感染症による被害の広がり
開発途上国では、衛生環境の未整備や医療資源の不足が感染症の拡大に拍車をかけています。
たとえば、マラリアは年間で約 2億4,900万人が罹患し、約61万人が命を落としています。また、結核は年間約1,060万人が新たに発症し、およそ130万人が亡くなっており、いまだ世界で大きな健康問題です。
特に医療体制や衛生環境が整っていない地域では、子どもや高齢者など社会的弱者が大きな影響を受けやすく、病気だけでなく、教育や就労、経済活動にまで深刻な打撃が及びます。
感染症は命を奪うだけでなく、教育や経済活動にも深刻な打撃を与える要因となっています。
国際的な連携の必要性
感染症は国境を越えて拡散するため、一国のみで封じ込めることは困難です。
たとえば、HIV/AIDS、マラリア、結核といった三大感染症への対応には、国際的な資金支援や技術支援、ワクチン・医薬品の供給、公衆衛生の改善が不可欠です。
また、世界保健機関(WHO)など国際機関を通じた情報共有や流行警戒システムの強化も重要です。しかし途上国では医薬品や医療人材の不足、物流の問題、地域紛争など多くの障壁があり、国際協力だけでは解決できない構造的課題もあります。
持続可能な予防体制の構築
短期的な支援だけでは根本的な解決には至りません。
感染症対策を一過性の支援とせず、持続可能な予防体制を整えるには、上下水道の整備、清潔な飲料水の供給、適切な衛生教育などのインフラが重要です。また、地域に根ざした医療人材の育成と定着、予防および診断体制の強化が必要です。加えて、住民への保健啓発、公衆衛生の強化、ワクチン普及などを継続的に行うことで、将来的な感染症リスクを着実に減らす土台を作ることができます。
日本の感染症の現状と課題
日本においても、感染症は過去の病気ではなく、現在進行形の課題として存在しています。
高齢化社会の進行や人の移動の増加により、国内外の感染リスクが複雑化しており、個人の意識と社会全体での備えが求められています。
近年の感染症の動向
新型コロナウイルス感染症の流行により、感染症への関心が高まりましたが、それ以前からインフルエンザやノロウイルス、麻しん、風しんなどの流行が断続的に起きてきました。
たとえば、国内では毎年冬になると インフルエンザ が流行し、2023年〜2024年のシーズンだけで学校での臨時休業報告が7,600件以上にのぼりました。
海外からの持ち込みによって国内で感染が広がるケースも増えており、渡航者や帰国者を通じた感染症の監視と対応が重要です。
高齢化社会におけるリスク
高齢者は免疫機能が低下しやすく、感染症にかかると重症化しやすい傾向があります。
日本は世界でも有数の高齢化社会で、免疫力が落ちやすい高齢者の割合が高く、感染症に弱い人が増えています。加えて、医療・介護施設では集団生活をしているケースが多く、感染が広がりやすい環境です。高齢者施設などでの集団感染は、一人ひとりの健康だけでなく、介護現場全体の機能にも影響を及ぼし、一度広がると医療に大きな負荷がかかります。
また、高齢者が重症化すると入院期間が長引きやすく、医療費や介護の負担も大きくなります。
課題と今後の方向性
日本では予防接種制度や感染症法による対策が整ってきましたが、ワクチンの接種率や医療リテラシーに地域差があります。また、感染症について正しい知識が十分に広まっておらず、予防行動が浸透しにくい状況もあります。加えて、新たな感染症への備えや医療体制の強化、平時からの情報共有や啓発が求められています。
学校や職場、地域社会で継続的に関心をもって取り組むことが、将来の大きな流行を防ぐ鍵となります。
現在流行中の感染症と動向

私たちが日々の生活の中で最も接する機会の多い感染症の多くは、季節によって流行の波がある「季節性感染症」と、数年単位で新たに出現したり再流行する「新興・再興感染症」に分類されます。特に学校や職場、介護施設など人が集まる場では、流行状況の把握と早めの予防行動が大切です。
厚生労働省や各自治体が毎週発表している感染症の発生動向調査では、こうした感染症の流行傾向が数値とともに示されており、私たち一人ひとりがリスクを見極め、生活に取り入れられる対策を選ぶための基礎資料として活用されています。
季節性感染症と新興・再興感染症の違い
季節性感染症
季節性感染症は、毎年決まった季節に流行する感染症を指します。代表例としてはインフルエンザやRSウイルス感染症があり、冬季に流行することが多いです。これらは病原体が環境条件や人の生活パターンに影響されて周期的に発生するのが特徴です。
予防にはワクチン接種や手洗い、マスク着用などが有効で、医療機関や学校などで季節ごとの対応計画が整備されています。毎年一定の流行規模が予測できるため、対策が立てやすいのも特徴です。
新興・再興感染症
新興・再興感染症は、これまで人間社会に存在しなかった、あるいは一時的に収束していた感染症が再び出現する病気を指します。新興感染症にはSARSやCOVID-19、再興感染症には結核や麻疹の再流行などが含まれます。発生時期や規模を予測することが難しく、迅速な情報共有と国際的な連携が求められます。
環境変化、都市化、国際移動の増加などが発生要因で、医療体制や社会全体での柔軟な対応が必要です。
毎年流行する感染症|インフルエンザ・ノロウイルスなどの特徴と時期
日本国内で冬季に特に注意が必要なのが、インフルエンザやノロウイルスなどの季節性の感染症です。インフルエンザは例年12月頃から増加し始め、1月から2月にかけてピークを迎える傾向があります。38度以上の発熱や関節の痛み、全身倦怠感などの症状が特徴で、学校や職場での集団感染を引き起こしやすいため、ワクチン接種や手洗い、マスク着用が強く推奨されています。
一方、ノロウイルスは主に11月〜3月にかけて流行し、嘔吐や下痢を主症状とする感染性胃腸炎を引き起こします。感染力が強く、ごく少量のウイルスでも感染するため、調理現場や高齢者施設などでは特に注意が必要です。調理前後の手洗い、次亜塩素酸による消毒など、基本的な衛生管理が最大の予防策となります。
こうした季節性感染症は、毎年の流行パターンがある程度予測できるため、感染症カレンダーなどを活用して、流行前に予防行動を取ることが大切です。
近年注目の感染症|新型コロナやエムポックスなどの最新動向
近年では、世界的に感染が広がった新型コロナウイルス感染症(COVID-19)が記憶に新しいところです。2020年以降、急速に世界中で拡大し、パンデミックを引き起こしました。日本でも当初は「2類相当」として分類され厳格な対応が行われてきましたが、2023年5月に「5類感染症」に移行され、インフルエンザと同様の扱いとなりました。とはいえ、重症化リスクのある高齢者や基礎疾患のある人にとっては、依然として注意が必要な感染症です。
また、2022年以降は「エムポックス(旧称:サル痘)」も国際的に話題となっています。これは主にアフリカで発生していたウイルス性疾患ですが、最近では欧米やアジアでも報告が増え、世界保健機関(WHO)も動向を注視しています。発熱や発疹が特徴で、濃厚接触によって感染するため、個別の行動管理と早期診断が求められます。
これらの新興感染症は流行の周期が不定期で、初期には症状や感染経路に不明点も多く、社会全体が迅速に情報を共有しながら柔軟に対応する姿勢が必要とされています。
感染症対策と予防行動
感染症は、病原体が人の体内に侵入して発症しますが、その多くは日常的な予防行動によって感染のリスクを大きく下げることができます。特に接触・飛沫・空気感染などの感染経路を正しく理解したうえで、それぞれに適した対策をとることが、流行の抑制や重症化の防止につながります。
厚生労働省では、個人の基本的な感染予防行動に加え、医療機関や学校、職場などの場面ごとの対応指針もまとめており、社会全体で感染症の拡大を防ぐ体制が求められています。
接触・飛沫・空気感染に対する具体的な対策
感染症の多くは、人との接触や咳・くしゃみによって体内に侵入するため、感染経路に応じた予防策をとることが大切です。たとえば、接触感染では、ウイルスがついた手で目や口を触ることによって感染するケースが多いため、こまめな手洗いや共用物の消毒が効果的です。
飛沫感染では、話す・咳をする・くしゃみをするなどの日常動作の中でウイルスが飛び散るため、マスクの着用と距離の確保が予防の基本となります。特に密閉された空間では、飛沫が空中に滞留しやすく、感染のリスクが高まります。
空気感染では、さらに細かい飛沫核が空気中に長時間漂い、吸い込むことで感染します。結核や麻疹、水痘などが該当し、換気の徹底とともに、高性能な空気清浄機の導入や個室隔離などの対応が求められることもあります。これらの違いを理解したうえで、場面ごとに必要な予防策を実行することが、感染症対策の第一歩です。
ワクチン、手洗い、マスク、換気などの基本動作
感染症予防の基本として、日常的にできる行動には大きな価値があります。なかでも手洗いは、接触感染や経口感染のリスクを減らす最も効果的な手段であり、外出後・食事前・トイレ後には必ず石けんを用いた丁寧な洗浄が推奨されています。
マスクの着用は、飛沫の拡散を防ぐだけでなく、周囲の人を守る行為でもあります。特に呼吸器系の感染症が流行している時期には、正しくマスクを着用することで感染リスクを大幅に下げることが可能です。
また、部屋の換気も感染症対策には欠かせません。二方向の窓を開けることによって空気の循環を促し、空気中のウイルス濃度を下げる効果が期待されます。冬場でも1時間に1〜2回は数分間の換気を行うことが推奨されています。
さらに、ワクチンの接種も大切な予防策の一つです。インフルエンザや新型コロナウイルスに対するワクチンは、個人の重症化を防ぐだけでなく、集団としての感染拡大も抑える働きがあるため、流行前の接種が推奨されています。
医療機関・学校・職場での感染対策制度

個人の努力だけでなく、社会全体で感染症をコントロールするためには、施設や組織単位での対策も不可欠です。たとえば医療機関では、標準予防策(スタンダード・プリコーション)に基づき、手指衛生、患者ごとの器具管理、防護具の使用などが徹底されています。特に発熱外来や感染症病棟では、ゾーニング(動線分離)や陰圧室の活用など、より高度な対応が求められます。
学校現場では、感染症発生時の学級閉鎖や出席停止の判断基準が明確にされており、早期の対応が行われる仕組みが整えられています。発症者が出た場合には消毒や濃厚接触者の把握も速やかに行われ、二次感染の防止が図られます。
職場でも、感染者の早期報告や体調チェックの仕組み、テレワーク導入や時差出勤など、柔軟な対応が企業のリスク管理の一部として広がっています。業種によってはマスクや手袋の常時使用、休憩時間の分散、共有スペースの消毒ルールがマニュアル化されている場合もあります。
このように、感染症対策は個人の習慣に加え、組織的な予防体制の確立があってこそ、社会全体としての効果を発揮します。
感染症に関するよくある質問
感染症という言葉は広く知られていますが、その定義や予防法、治療に関する情報には誤解や不安が多く見られます。とくに新型感染症が発生した際や、季節性の流行が報じられると、私たちの日常生活や行動に直結する疑問が増える傾向にあります。
ここでは、厚生労働省の公式Q&Aなどを参考に、一般の方から寄せられやすい感染症に関する5つの質問に答えていきます。情報が錯綜しやすい時代だからこそ、信頼できる情報源から正しい知識を得ることが大切です。
感染症はすべて重症化するのですか?
すべての感染症が重症化するわけではありません。多くの感染症は軽症で自然に回復するものが大半ですが、高齢者や基礎疾患を持つ人、乳幼児などは重症化しやすい傾向があります。たとえば、インフルエンザやノロウイルスによる感染症も、通常は数日で回復しますが、肺炎や脱水などを伴うと入院が必要になるケースもあります。
感染症の種類や患者の体調によって大きく異なるため、油断は禁物です。
ウイルスと細菌の違いとは何ですか?
ウイルスと細菌は、感染症の原因となる代表的な病原体ですが、構造や性質はまったく異なります。ウイルスは自ら増殖できないため、他の生物の細胞に寄生しなければ生きられません。
一方、細菌は独自に増殖でき、環境中でも生存可能です。この違いは治療法にも影響します。細菌には抗生物質が効果的ですが、ウイルスには効かず、ウイルス性疾患には抗ウイルス薬や対症療法が用いられます。
ワクチンは本当に効果があるのですか?
ワクチンは、特定の感染症に対して免疫を獲得するための効果的な予防手段の一つです。接種により、重症化のリスクを大幅に減らすことができるだけでなく、周囲への感染拡大を防ぐ集団免疫の形成にもつながります。たとえば、インフルエンザワクチンは発症予防率だけでなく、感染した場合の重症化率を抑える効果が証明されています。
ただし、効果はワクチンの種類や体質、接種時期によって異なるため、定期的な情報の確認と接種判断が大切です。
感染症にかかったらすぐに病院へ行くべきですか?
感染症の症状は多様で、風邪のような軽微なものから、高熱や呼吸困難など深刻なものまで幅広く存在します。一般的には、発熱が数日続く、急激に症状が悪化する、息苦しさや意識障害があるなどの場合は、速やかに医療機関を受診するべきです。また、新型コロナウイルスやインフルエンザなど、感染拡大が懸念される疾患では、自己判断での外出を避け、
まずは医療機関に電話相談することが望まれます。症状や地域の状況に応じて、適切な対応を選びましょう。
海外で感染症にかかるリスクはありますか?
地域によっては、日本ではほとんど見られない感染症が存在し、予防接種や注意が必要な場合があります。たとえば、東南アジアや南米、アフリカの一部地域では、デング熱やマラリア、黄熱などが流行しており、蚊を媒介とするこれらの感染症に対しては、事前の情報収集と予防対策が大切です。渡航先によっては、ワクチン接種や防虫対策が義務付けられていることもあります。
外務省や厚労省の海外感染症情報を確認し、旅行前の準備を万全に整えることが必要です。
まとめ
感染症は日常の中に潜むリスクであり、私たち一人ひとりの行動が流行の拡大を防ぐポイントとなります。本記事では、感染症の定義や分類、近年の流行傾向、そして具体的な対策にを解説しました。手洗いやマスク、ワクチン接種などの基本動作はもちろん、感染経路に応じた正しい理解と備えが、個人と社会を守る土台になります。
今後も新たな感染症が出現する可能性を見据え、信頼できる公的情報をもとに、正しい知識を持ち続けることが大切です。日常の小さな習慣が、未来の健康をつくる第一歩となります。
 NEXT WELLNESS
NEXT WELLNESS 

